Ассоциации синдрома старческой астении с ишемическим и геморрагическим риском у пациентов старческого возраста и долгожителей с острым коронарным синдромом
Изучить распространенность и клинические ассоциации синдрома старческой астении (CCA) у пациентов старческого возраста и долгожителей с острым коронарным синдромом (ОКС).
У 130 пациентов в возрасте 75 ≥ лет, госпитализированных с ОКС (67,7% женщин, средний возраст 82,7±4,7 лет), оценивали наличие ССА по скрининговому опроснику “Возраст не помеха”, когнитивные функции (Mini-Mental State Examinatioгияn), базовую активность в повседневной жизни (индекс Бартел), питание (Mini Nutritioгияnal Assessment), моральное состояние (Philadelphia geriatric moгияrale scale) и двигательную активность. Риск сердечно-сосудистых и геморрагических осложнений определяли по шкалам GRACE, TIMI и CRUSADE.
ССА диагностировали у 66,1% пациентов. Высокий риск смерти по шкале GRACE на госпитальном этапе имелся у 60% и 60% пациентов с ОКС без подъема сгемента ST и с подъемом сегмента ST, соответственно, в течение последующих 6 мес – у 91% и 100%. У 53,1% пациентов выявили высокий риск по шкале TIMI, у 73,1% – высокий риск кровотечений по шкале CRUSADE. В группе пациентов с ССА была выше доля женщин (p<0,05), частота артериальной гипертонии (p<0,01), инфаркта миокарда в настоящую госпитализацию (р<0,05), инсульта (p<0,05), снижения расчетной скорости клубочковой фильтрации <60 мл/мин/1,73 м2 (p<0,05). Кроме того, у пациентов с ССА наблюдался более высокий риск кровотечений по шкале СRUSADE (p<0,001), риск смерти по шкалам GRACE (p<0,001) и TIMI (p<0,001). Пациенты с индексом >140 баллов по шкале GRACE характеризовались более выраженными изменениями психического статуса (р<0,05) и двигательной активности (p<0,01). У пациентов с индексом >5 баллов по шкале TIMI были выявлены более высокие баллы по шкале “Возраст не помеха” (p<0,001), более выраженные нарушения базовой активности в повседневной жизни (p<0,001). Пациенты с высоким риском кровотечений характеризовались более выраженными проявлениями ССА (p<0,001), нарушениями двигательной активности (p<0,01), базовой активности в повседневной жизни (p<0,001).
ССА наблюдался у 66,1% пациентов старше 75 лет с ОКС и ассоциировался с большей частотой сердечно-сосудистых заболеваний, более высоким риском смерти и геморрагических осложнений.
Впоследние десятилетия отмечается быстрый рост числа пожилых пациентов, которые имеют высокий риск сердечно-сосудистых осложнений [1]. Благодаря успехам медицины, основанной на доказательствах, заболеваемость и смертность при остром коронарном синдроме (ОКС) значительно снизились, однако у пациентов старческого возраста и долгожителей прогноз не улучшился. В данной группе больных значительно ниже вероятность использования инвазивных диагностических и терапевтических вмешательств, в связи с чем сохраняется высокий риск неблагоприятных исходов [2,3].
Более старший возраст ассоциируется с неблагоприятными исходами при ОКС. По данным международных регистров, доля лиц старше 75 лет среди всех пациентов с ОКС высокая, в то время как в рандомизированных клинических исследованиях пациенты старческого возраста и долгожители представлены недостаточно [4-6], в связи с чем возникает вопрос о применимости результатов таких исследований для пациентов старше 75 лет с ОКС.
Старение сопровождается увеличением заболеваемости и частоты госпитализаций. Неблагоприятным вариантом старения является старческая астения (frailty – хрупкость) – ассоциированный с возрастом синдром, проявляющийся общей слабостью, медлительностью и/или непреднамеренным снижением массы тела. Синдром старческой астении (ССА) сопровождается снижением физической и функциональной активности, а также адаптационного и восстановительного резерва, что приводит к повышению риска развития зависимости от окружающих, а также других неблагоприятных медицинских и функциональным исходов, ограничению способности отвечать на внешние и внутренние стрессорные факторы [7-9]. Исследования последних лет свидетельствуют о самостоятельном прогностическом значении параметров коморбидности и ССА у пациентов с ОКС [10], в частности ССА повышал риск сердечно-сосудистых заболеваний и смерти в 2,5-4 раза у пациентов старше 65 лет за 3 года наблюдения [11].
Неоднозначным остается вопрос оценки риска смерти и кровотечений у пациентов старше 75 лет с ОКС. В широко используемых шкалах GRACE и TIMI возраст является одним из основных факторов градации риска [12-14]. Шкала CRUS):1–112. ADE включает коморбидность и снижение скорости клубочковой фильтрации (СКФ), частота которых увеличивается с возрастом [15,16]. Риск развития ишемических и геморрагических осложнений в этой группе пациентов может быть описан как перекрест: сочетание высокого риска кровотечений с высоким риском смерти. При этом шкала GRACE достаточно точно предсказывает риск смерти у пожилых людей в отличие от шкалы CRUS):1–112. ADE, где площадь под кривой (AUC) для пациентов в возрасте ≥75 лет составляет всего 0,5 [17,18]. В европейских рекомендациях подчеркивается, что "высокий риск по шкале CRUS):1–112. ADE не должен служить основанием для отказа от антитромботической терапии" [19].
Российские эпидемиологические данные по сердечно-сосудистой заболеваемости в старческом возрасте ограничены [20,21]. Особенно актуальным является изучение этой проблемы в аспекте ССА и его прогностического значения.
Целью исследования было изучение распространенности и клинических ассоциаций CCA у пациентов старческого возраста и долгожителей с ОКС.
Материал и методы
В исследование включали пациентов с ОКС с подъемом или без подъема сегмента S):1–112. T, госпитализированных в кардиореанимационное диореанимационное отделение городской клинической больницы г. Москвы. Всем пациентам проводили стандартное обследование и лечение в соответствии с рекомендациями [19,22-28].
ССА оценивали по скрининговому опроснику "Возраст не помеха" (табл. 1) и диагностировали при наличии ≥3 баллов [29]. Когнитивные функции (концентрацию, внимание, немедленное и отсроченное воспроизведение услышанного материала) с начислением баллов за выполнение заданий оценивали по краткой шкале оценки психического статуса (Mini-Mental S):1–112. tate Examination) [30]. Степень удовлетворенности жизнью определяли по шкале морального состояния (Philadelphia geriatric morale scale), наличие менее 50 баллов расценивали как хорошее моральное состояние, 51-67 баллов – удовлетворительное, ≥68 баллов – плохое [31]. При наличии менее 90 баллов из 100 возможных по шкале Бартела определяли умеренную и более выраженную зависимость пациента от посторонней помощи в повседневной жизни [32]. Статус питания оценивали по краткому опроснику (Mini Nutritional Assessment). Риск развития синдрома мальнутриции выявляли у пациентов при наличии <23,5 баллов из 30 возможных. Синдром мальнутриции диагностировали при наличии <17 баллов [33]. Функцио нальную мобильность (общую устойчивость и параметры ходьбы) оценивали с использованием шкалы Functional mobility assessment in elderly patient; нарушения общей двигательной активности выявляли при наличии <38 баллов [34]. Определяли индекс коморбидности Charlson с использованием онлайн калькулятора [35].
| Вопросы | Да (1) | Нет (0) |
|---|---|---|
| Пациент признается "хрупким" при 3 и более баллах | ||
| 1 Похудели ли Вы на 5 и более кг за последние 6 месяцев? (Вес) | ||
| 2 Испытываете ли Вы какие-либо ограничения в повседневной жизни из-за снижения ЗРения или Слуха? | ||
| 3 Были ли у Вас в течение последнего года Травмы, связанные с падением? | ||
| 4 Чувствуете ли Вы себя подавленным, грустным или встревоженным на протяжении последних недель? (Настроение) | ||
| 5 Есть ли у Вас проблемы с Памятью, пониманием, ориентацией или способностью планировать? | ||
| 6 Страдаете ли Вы недержанием Мочи? | ||
| 7 Испытываете ли Вы трудности в перемещении по дому или на улице? (Ходьба до 100 м/подъем на 1 лестничный пролет) | ||
У пациентов с ОКС без подъема сегмента S):1–112. T риск считали высоким, если индекс по шкале GRACE при госпитализации и в течение 6 мес составлял >140 и >118 баллов, соответственно, у пациентов с ОКС с подъемом сегмента S):1–112. T – >154 и > 124 баллов. Риск смерти или инфаркта миокарда (ИМ) в ближайшие 2 недели оценивали по шкале TIMI (>5 баллов – высокий риск). Для оценки риска большого кровотечения в стационаре использовали шкалу CRUS):1–112. ADE (>40 баллов – высокий риск) [12-16].
Краткосрочный прогноз оценивали на основании длительности и исходов госпитализации. Долгосрочные исходы (повторные госпитализации по сердечно-сосудистым причинам и смерть) определяли через 6 мес при телефонном опросе. Данные были получены для 110 (84,6%) пациентов.
Статистическая обработка результатов исследования проводилась с использованием пакета прикладных статистических программ S):1–112. tatistica, версия 12.0 с применением стандартных алгоритмов вариационной статистики. Различия средних величин и корреляционные связи считали достоверными при уровне значимости p<0,05.
Результаты
В исследование были включены 130 пациентов с ОКС (табл. 2). Инфаркт миокарда с подъемом сегмента S):1–112. T (ИМпS):1–112. T) диагностировали у 30 (23,1%) пациентов, ИМ без подъема сегмента S):1–112. T (ИМбпS):1–112. T) – у 68 (52,3%), нестабильную стенокардию (НС) – у 32 (24,6%). Коронароангиография была проведена у 54 (41,5%) пациентов, чрескожное коронарное вмешательство – у 44 (81,5%). Коронароангиография пациентам, госпитализированным с ИМпS):1–112. T, была выполнена в течение 60 мин от поступления. В период госпитализации двойная антитромбоцитарная терапия предполагала применение аспирина и тикагрелора у 20% больных, аспирина и клопидогрела – у 80%.
| Показатель | Значение |
|---|---|
| Женщины, n (%) | 88 (67,7) |
| Возраст, годы (M±S):1–112. D) | 82,7±4,7 |
| Курение, n (%) | 9 (6,9) |
| Стадия сердечной недостаточности по Killip, n (% | |
| I | 78 (60,0) |
| II | 38 (29,2) |
| III | 13 (10,0) |
| IV | 1 (0,8) |
| Артериальная гипертония, n (%) | 119 (91,5) |
| Инфаркт миокарда в анамнезе, n (%) | 42 (32,3) |
| Фракция выброса левого желудочка, % (M±S):1–112. D) | 43,9±9,1 |
| Фибрилляция предсердий, n (%) | 42 (32,3) |
| Сахарный диабет, n (%) | 35 (26,9) |
| Анемия, n (%) | 47 (36,2) |
Средний балл по опроснику "Возраст не помеха" составил 2,9±1,4. У 86 (66,1%) пациентов диагностирован ССА ( ≥3 положительных ответов). У 33 (25,4%) пациентов имелись 1-2 положительных ответа. Легкое, умеренное и тяжелое нарушение двигательной активности выявлено у 75 (57,7%), 40 (30,8%) и 6 (4,6%) пациентов, соответственно. У 18 (13,8%) и 79 (60,8%) пациентов обнаружена легкая и умеренная зависимость от посторонней помощи в повседневной жизни. Риск развития мальнутриции имелся у 70 (53,8%) пациентов, у 2 (1,5%) больных был диагностирован синдром мальнутриции. У 18 (13,8%) и 23 (17,7%) больных наблюдался легкий и умеренный когнитивный дефицит. По шкале "Philadelphia geriatric morale scale" нарушений у большинства больных не было выявлено (рис. 1).
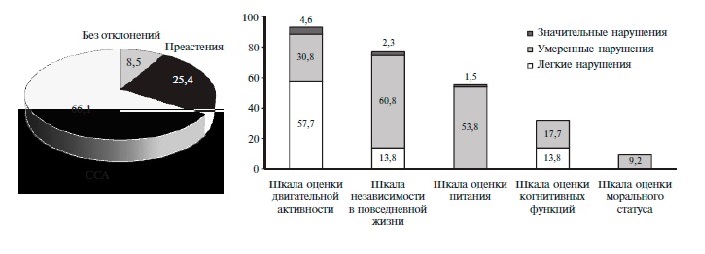
В группе пациентов с ССА была выше доля женщин, чаще встречались артериальная гипертония и инсульт в анамнезе, ИМ в настоящую госпитализацию, снижение СКФ <60 мл/мин/1,73 м 2, а также были выше уровень тропонина, креатинина сыворотки, индекс коморбидности Charlson (табл. 3). Выявлена прямая взаимосвязь количества баллов по опроснику "Возраст не помеха" с уровнем тропонина (r=0,29, p<0,05) и обратная – с СКФ (r=-0,2, p<0,05). Таким образом, "хрупкие" пациенты характеризовались большей коморбидностью и более выраженным нарушением функции почек.
| Без ССА,
n=44 |
ССА,
n=86 |
|
|---|---|---|
| Примечание: приведены M±S):1–112. D, если не указано иное, Me – медиана, IQR – межквартильный интервал. *p<0,05,**p<0,01 – достоверность различий между группами | ||
| Женщины, n (%) | 26 (59,1) | 62 (72,1)* |
| Анамнез инфаркта миокарда, n (%) | 17 (38,6) | 25 (29,0)* |
| Инфаркт миокарда в настоящую | 24 (54,5) | 74 (86,0)** |
| госпитализацию, n (%) | ||
| Артериальная гипертония, n (%) | 38 (86,0) | 81 (94,2)* |
| Инсульт в анамнезе, n (%) | 6 (13,6) | 27 (31,4)* |
| Анемия, n (%) | 11 (25,0) | 36 (41,9)* |
| Тропонин I, нг/мл | 0,55±1,66 | 9,35±22,00* |
| Креатинин, мкмоль/л (Me (IQR)) | 81,5 | 100 |
| (78,5;104,5) | (85,0;118)** | |
| СКФCKD-EPI <60 мл/мин/1,73 м2, n (%) | 21 (47,7) | 61 (70,9)* |
| Индекс коморбидности Charlson | 2,8±1,3 | 3,0±1,3* |
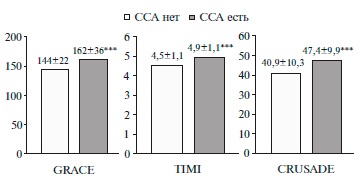
Высокий риск смерти на госпитальном этапе имелся у 60 (60%) и 18 (60%) пациентов с ОКСбпS):1–112. T и с ОКСпS):1–112. T, соответственно, в течение последующих 6 мес – у 91 (91%) и 30 (100%) пациентов с ОКСбпS):1–112. T и ОКСпS):1–112. T. Высокий риск по шкале TIMI определялся у 69 (53,1%) больных, а высокий риск кровотечений по шкале CRUS):1–112. ADE (>40 баллов) – у 95 (73,1%). У пациентов с ССА наблюдался более высокий риск смерти по шкалам GRACE и TIMI и более высокий риск кровотечений по шкале СRUS):1–112. ADE (рис. 2).
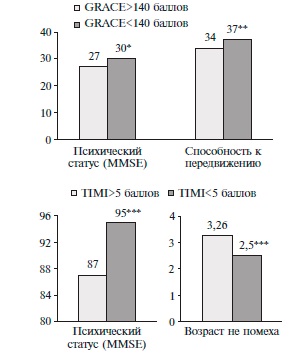
Пациенты с ОКСбпS):1–112. T и индексом >140 баллов по шкале GRACE характеризовались более выраженными изменениями психического статуса и двигательной активности. У пациентов с ОКСпS):1–112. T достоверных различий не выявлено. У пациентов с индексом >5 баллов по шкале TIMI были выявлены более высокие баллы по шкале "Возраст не помеха", более выраженные нарушения базовой активности в повседневной жизни (индекс Бартел) (рис. 3).
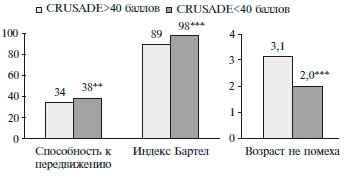
Пациенты с высоким риском геморрагических осложнений по шкале СRUS):1–112. ADE характеризовались более выраженными проявлениями ССА, нарушениями двигательной активности, базовой активности в повседневной жизни (рис. 4).
Длительность госпитализации пациентов с ССА превышала таковую пациентов без ССА (9,6±3,8 и 9,1±2,2 суток; p<0,01). Во время госпитализации умер 1 пациент с ССА. У пациентов с ССА была недостоверно выше смертность в течение 6 мес (24,6 и 16,2%, p=0,3).
Обсуждение
Таким образом, пациенты с ССА характеризовались большей коморбидностью, более выраженными нарушениями функции почек, высоким риском смерти и кровотечений. Более выраженные проявления гериатрических синдромов отмечались у пациентов с более высокими баллами по шкалам GRACE, TIMI и CRUS):1–112. ADE.
Хрупкость является важным прогностическим маркером внутрибольничной смертности и основных сердечно-сосудистых событий у пожилых пациентов с ОКС высокого риска. Новые данные о значении хрупкости у таких пациентов привели к формированию новой парадигмы оценки эффективности лечения и подходов к оценке состояния больных как при поступлении, так и при длительном наблюдении. При клиническом обследовании пациентов старческого возраста и долгожителей целесообразно оценивать коморбидность и гериатрические синдромы, в том числе хрупкость. При длительном наблюдении необходимо оценивать не только традиционные конечные точки, такие как смертельные и несмертельные сердечно-сосудистые осложнения или повторные госпитализации, но и специфичные для данной категории пациентов: инвалидизация, формирование зависимости, качество жизни [1].
В нашем исследовании у 66,1% пациентов старческого возраста и долгожителей с ОКС был диагностирован ССА, который ассоциировался с высоким риском смерти и кровотечений, оцененным по традиционным стратификационным клиническим шкалам, что не противоречит данным литературы [36,37]. В проспективном исследовании у 202 пациентов старше 75 лет с ИМ 1 типа оценивали частоту ССА и его влияние на неблагоприятные исходы в течение 20 месяцев [38]. Частота ССА составила всего 35,1%. Пациенты с ССА характеризовались более старшим возрастом (83,8±5,7 и 81,6±4,1 лет, p<0,01), высокой коморбидностью (артериальная гипертония, сахарный диабет, перенесенный ИМ, дислипидемия), более высоким риском смерти по шкалам GRACE (154,4±23,1 и 141±20,6 баллов, p<0,001), TIMI (4,6±1,1 и 3,4±1,1 балла, p<0,001) и кровотечений по шкале CRUS):1–112. ADE (48,2±14,5 и 34,1±12,9 баллов, p<0,001), что согласуется с нашими данными. У хрупких пациентов была значительно выше частота первичной конечной точки, включавшей в себя внутрибольничную смерть и нефатальный повторный ИМ (9,9% и 1,5%, p=0,006), а также комбинации смерти, ИМ и инсульта (11,3 и 1,5%, p=0,002). В целом пациенты с ССА характеризовались более высокой смертностью (8,5 и 0,8%, p=0,004). В нашем исследовании смертность пациентов с ССА в ближайшие 6 мес также была недостоверно выше, чем у пациентов без ССА.
Заключение
ССА был диагностирован у 66,1% пациентов старческого возраста и долгожителей, госпитализированных с ОКС. Эти пациенты в основном были представлены женщинами, характеризовались большей коморбидностью, более выраженным снижением функции почек, более высоким риском смерти и кровотечений. Установлены ассоциации ССА с уровнем тропонина и СКФ, что может иметь значение для неблагоприятного прогноза у таких пациентов.
Используемые источники
- Padilla IM, Asenjo RM, Zamora HB. Management of acute coronary syndromes in geriatric patients. Heart Lung Circul 2017;26(2):107-13.
- Dégano IR, Elosua R, Marrugat J. Epidemiology of acute coronary syndromes in S):1–112. pain: estimation of the number of cases and trends from 2005 to 2049. Rev Esp Cardiol (Engl Ed) 2013;66:472–81.
- Alegre O, Ariza-S):1–112. oléA,Vidán MT, et al. Impact of frailty and other geriatric syndromes on clinical management and outcomes in elderly patients with non–S):1–112. Tsegment elevation acute coronary syndromes: rationale and design of the LONGEVO-S):1–112. CA Registry. Clin Cardiol 2016;39:373–7.
- Alexander KP, Newby LK, Cannon CP, et al. American Heart Association Council on Clinical Cardiology; S):1–112. ociety of Geriatric Cardiology. Acute coronary care in the elderly, part I: non–S):1–112. T-segment elevation acute coronary syndromes: a scientific statement for healthcare professionals from the American Heart Association Council on Clinical Cardiology, in collaboration with the S):1–112. ociety of Geriatric Cardiology. Circulation 2007;115:2549–69.
- Alexander KP, Newby LK, Armstrong PW, et al; American Heart Association Council on Clinical Cardiology; S):1–112. ociety of Geriatric Cardiology. Acute coronary care in the elderly, part II: S):1–112. T-segment elevation myocardial infarction: a scientific statement for healthcare professionals from the American Heart Association Council on Clinical Cardiology, in collaboration with the S):1–112. ociety of Geriatric Cardiology. Circulation 2007;115:2570–89.
- De Luca L, Olivari Z, Bolognese L, et al. A decade of changes in clinical characteristics and management of elderly patients with non-S):1–112. T elevation myocardial infarction admitted in Italian cardiac care units. Open Heart 2014;1(1):e000148.
- Halter JB, Hazzard WR. Hazzard's geriatric medicine and gerontology (6th ed.), 2009.
- Fried LP, Tangen CM, Walston J, et al. Frailty in older adults: Evidence for a phenotype. J Gerontol 2001;56(3):M146-156.
- Lang PO, Michel JP, Zekry D. Frailty syndrome: A transitional state in a dynamic process. Gerontology 2009;55(5):539-49.
- Kuller LH, Lopez OL, Mackey RH, et al. S):1–112. ubclinical сardiovascular disease and death, dementia, and coronary heart disease in patients 80+ years. J Am Coll Cardiol 2016;67(9):1013-22.
- Bandeen-Roche K, Varadhan R, Zhou J, Fried L. Initial manifestations of frailty criteria and the development of frailty phenotype in the women's health and aging study II. J Gerontol 2008;63(9):984–90.
- www.gracescore.org/website/default.aspx?ReturnUrl=%2f.
- Fox KA, Fitzgerald G, Puymirat E, et al. S):1–112. hould patients with acute coronary disease be stratified for management according to their risk? Derivation, external validation and outcomes using the updated GRACE risk score. BMJ Open 2014;4: e004425.
- www.timi.org/index.php?page=calculators.
- www.crusadebleedingscore.org.
- S):1–112. ubherwal S):1–112. , Bach RG, Chen AY, et al. Baseline risk of major bleeding in nonS):1–112. T-segment-elevation myocardial infarction: the CRUS):1–112. ADE (Can Rapid risk stratification of Unstable angina patients S):1–112. uppress ADverse outcomes with Early implementation of the ACC/AHA guidelines) bleeding score. Circulation 2009; 119:1873–82.
- Arisa-S):1–112. ole A, Formiga F. Lorente V et al. Efficacy of bleeding risc scores in elderly patients with acute coronary syndromes. Rev Esp Cardiol 2014;67(6):463-70.
- Faustino A, Mota P, S):1–112. ilva J. Non-S):1–112. T-elevation acute coronary syndromes in octogenarians: Applicability of the GRACE and CRUS):1–112. ADE scores. Rev Port Cardiol 2014;33(10):617-27.
- 2015 ES):1–112. C Guidelines for the management of acute coronary syndromes in patients without persistent S):1–112. T-segment elevation: The Task Force for the Management of Acute Coronary S):1–112. yndromes in Patients without Persistent S):1–112. TS):1–112. egment Elevation of the European S):1–112. ociety of Cardiology (ES):1–112. C). Eur Heart J 2016;37(3):267-315.
- Эрлих А.Д., Грацианский Н.А. от имени участников регистра РЕКОРД-3. Российский регистр острого коронарного синдрома “РЕКОРД-3”. Харак теристика пациентов и лечение до выписки из стационара. Кардио логия 2016;4:16-24.
- Гиляров М. Ю., Желтоухова М. О, Константинова Е. В и др. Особенности лечения острого коронарного синдрома у пожилых: опыт городской клинической больницы 1 им. Н.И. Пирогова. Рациональная фармакотерапия в №1 им. Н.И. Пирогова. Рациональная фармакотерапия в кардиологии 2017;13(2):164-170.
- 2017 ES):1–112. C Guidelines for the management of acute myocardial infarction in patients presenting with S):1–112. T-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with S):1–112. T-segment elevation of the European S):1–112. ociety of Cardiology (ES):1–112. C). Eur Heart J 2018;39(2): 119-77.
- Руда М.Я., Аверков О.В., Панченко Е.П., Явелов И.С. Диагностика и лечение больных c острым коронарным синдромом без подъема сегмента S):1–112. T электрокардиограммы. Часть 1. Кардиология 2017;57(8):80–100.
- Руда М.Я., Аверков О.В., Панченко Е.П., Явелов И.С. Диагностика и лечение больных c острым коронарным синдромом без подъема сегмента S):1–112. T электрокардиограммы. Часть 2. Кардиология 2017;57(9):83–96.
- Руда М.Я., Аверков О.В., Панченко Е.П., Явелов И.С. Диагностика и лечение больных c острым коронарным синдромом без подъема сегмента S):1–112. T электрокардиограммы. Часть 3. Кардиология 2017;57(10):98–104.
- Руда М.Я., Аверков О.В., Панченко Е.П., Явелов И.С. Диагностика и лечение больных c острым коронарным синдромом с подъемом сегмента S):1–112. T электрокардиограммы (часть 1). Неотложная кардиология 2014;1:42–62.
- Руда М.Я., Аверков О.В., Панченко Е.П., Явелов И.С. Диагностика и лечение больных c острым коронарным синдромом с подъемом сегмента S):1–112. T электрокардиограммы (часть 2). Неотложная кардиология 2014;2:36–61.
- Руда М.Я., Аверков О.В., Панченко Е.П., Явелов И.С. Диагностика и лечение больных c острым коронарным синдромом с подъемом сегмента S):1–112. T электрокардиограммы (часть 3). Неотложная кардиология 2014;3:40–62)
- Ткачева О.Н., Рунихина Н.К., Остапенко В.С. и др. Валидация опросника для скрининга синдрома старческой астении в амбулаторной практике. Успехи геронтологии 2017;30(2):236-42.
- Folstein MF, Folstein S):1–112. E, MCHugh PR. “Mini-mental state”. A practical method for grading the cognitive state of patients for the clinican. J Psychiat Res 1975;12:189-98.
- Lawton MP. The Philadelphia Geriatric Center Morale S):1–112. cale: a revision. J Geron tol 1975;30:85-9.
- Mahoney F, Barthel D. Functional evaluation: the Barthel Index. Maryland S):1–112. tate Med J 1995;14:61-5.
- Guigoz YY, Vellas B, Garry PJ. Mini Nutritional Assessment: a practical assessment tool for grading the nutritional state of elderly patients. Facts Res Geront 1994;2:15-59.
- Lawton MP, Brody EM. Assessment of older people: self-maintaining and instrumental activities of daily living. Gerontologist 1969;9(3):179-86.
- Charlson M, Pompei P, Ales K, Mackenzie C. A new method of classifying prognostic comorbidity in longitudinal studies: development and validation. J Chronic Dis 1987;40(5):373-83.
- Avezum A, Makdisse M, S):1–112. pencer F, et al. Impact of age on management and outcome of acute coronary syndrome: observations from the Global Registry of Acute Coronary Events (GRACE). Am Heart J 2005;149:67–73.
- Veerasamy M, Edwards R, Ford G, et al. Acute coronary syndrome among older patients: a review. Cardiol Rev 2015;23:26–32.
- Alonso S):1–112. alinas GL, S):1–112. anmartín Fernández M, Pascual Izco M, et al. Frailty is a short-term prognostic marker in acute coronary syndrome of elderly patients. Eur Heart J Acute Cardiovasc Care 2016;5:434–40.
