Диагностика и выбор метода лечения сахарного диабета 2 типа
Заболеваемость сахарным диабетом (СД) 2 типа в XXI веке достигла эпидемического уровня. СД 2 типа часто характеризуется малосимптомным или бессимптомным течением, поэтому заболевание нередко диагностируют поздно, когда у больных уже имеются микро- и макрососудистые осложнения. Последние могут быть первыми проявлениями СД 2 типа, поэтому в скрининге СД 2 типа должны принимать участие не только эндокринологи, но и врачи других специальностей, в том числе терапевты, кардиологи, нефрологи, офтальмологи и др. В обзоре представлены основные клинико-лабораторные диагностические маркеры СД 2 типа и обсуждаются другие варианты СД, которые могут протекать под маской СД 2 типа у взрослых и детей, а также преимущества и недостатки современных классов сахароснижающих препаратов.
По данным Международной диабетической федерации, в 2015 г. в мире было 415 млн взрослых больных сахарным диабетом (СД), причем более 90% из них составляли пациенты с СД 2 типа [1]. Около половины больных не знают о своем диагнозе. Прог нозируется, что к 2040 г. каждый десятый взрослый человек на Земле будет болен СД [1]. В Российской Федерации с 2000 по 2016 г. число зарегистрированных больных СД выросло более чем в 2 раза и достигло 4,3 млн человек, или 3% населения. Большинство из них (92%) составляли пациенты с СД 2 типа, в то время как доля больных СД 1 типа и другими типами СД равнялась 6% и 2%, соответственно [2]. Однако истинная распространенность СД 2 типа в нашей стране значительно превышает официальные показатели. Недавно во всероссийском эпидемиологическом исследовании NATION было показано, что среди взрослых в возрасте 20–79 лет СД 2 типа страдают 5,4% населения, при этом 54% не знают о своем заболевании. У 19,3% обследованных выявлены предиабет или высокий риск развития СД 2 типа [3]. Если экстраполировать полученные данные на все население, то можно сделать вывод, что в нашей стране СД 2 типа страдают не менее 6,5 млн взрослых людей, а предиабетом – не менее 25 млн.
Быстрое увеличение количества пациентов с СД 2 типа за последние десятилетия связывают с ростом продолжительности жизни и старением населения, урбанизацией, употреблением продуктов быстрого питания и снижением физической активности.
Критерии диагноза сахарного диабета 2 типа
СД 2 типа развивается постепенно и характеризуется малосимптомным или бессимптомным течением у большинства больных зрелого и пожилого возраста. В связи с этим диагноз нередко устанавливают поздно, когда у пациента уже имеются тяжелые сосудистые или инфекционные осложнения, в том числе диабетическая ретинопатия, нефропатия, трофические незаживающие язвы на ногах, коронарная болезнь сердца. Развитие кетоацидоза при СД 2 типа в первые годы обычно не отмечается. Характерные симптомы гипергликемии – жажда и учащенное мочеиспускание, однако они, как правило, появляются при снижении инсулин-секретирующей массы β-клеток поджелудочной железы более чем на 50%, в то время как нарастание клинических симптомов (жажды, немотивированной слабости) и снижение массы тела до 10-15 кг наблюдают только при потере более 70% массы β-клеток поджелудочной железы. Первыми проявлениями СД 2 типа могут быть гнойничковые заболевания кожи, фурункулез, кожный зуд, кандидоз, плохое заживление ран.
| Гликемия, ммоль/л* | ||
| Цельная капиллярная кровь | Венозная плазма | |
| Примечание: *Диагноз сахарного диабета всегда следует подтверждать повторным определением гликемии в последующие дни, за исключением случаев несомненной гипергликемии с острой метаболической декомпенсацией или с очевидными симптомами. | ||
| Норма | ||
| натощак и | <5,6 | <6,1 |
| через 2 ч после нагрузки глюкозой | <7,8 | <7,8 |
| Сахарный диабет | ||
| натощак или | ≥6,1 | ≥7,0 |
| через 2 ч после нагрузки глюкозой | ≥11,1 | ≥11,1 |
| или случайное определение (при наличии симптомов гипергликемии) | ≥11,1 | ≥11,1 |
| Нарушенная толерантность к глюкозе | ||
| натощак и | <6,1 | <7,0 |
| через 2 ч после нагрузки глюкозой | ≥7,8 и <11,1 | ≥7,8 и <11,1 |
| Нарушенная гликемия натощак | ||
| натощак и | ≥5,6 и <6,1 | ≥6,1 и <7,0 |
| через 2 ч после нагрузки глюкозой | <7,8 | <7,8 |
Повышение гликемии натощак или после еды у пациентов с СД 2 типа нередко выявляют случайно или при диспансерном обследовании. Следует учитывать, что у трети больных СД 2 типа гликемия может быть ниже порогового значения, необходимого для установления диагноза. Поэтому при подозрении на СД 2 типа необходимо проводить пероральную пробу с нагрузкой 75 г безводной глюкозы и определять уровень гликемии до и через 2 ч после ее приема. С 2011 г. ВОЗ одобрила использование уровня гликированного гемоглобина ≥6,5% как критерия диагностики СД (нормальным считается уровень до 6%) (табл. 1) [4].
Активный скрининг для исключения СД необходимо проводить в группах риска, в том числе у людей пожилого возраста с ожирением или избыточной массой тела, дислипидемией, артериальной гипертонией, сердечно-сосудистыми заболеваниями, отягощенным анам незом (при наличии близких родственников, страдающих СД 2 типа), женщин, перенесших гестационный СД (т.е. возникший во время беременности).
В России утверждены "Алгоритмы специализированной медицинской помощи больным сахарным диабетом", обновляемые каждые 2 года, в которых определена последовательность действий для активного скрининга СД и его осложнений с учетом многолетнего скрытого течения заболевания [5].
Клинические варианты сахарного диабета
Изучение этиологии и патогенеза СД, повышение доступности иммунологических и генетических исследований позволили рассматривать СД 2 типа как некую условную совокупность неоднородных заболеваний, объединенных синдромом гипергликемии. Иными словами, у пациентов с клиническими и лабораторными проявлениями СД 2 типа необходимо исключать другие возможные причины гипергликемии, которая не сопровождается кетоацидозом и потребностью в лечении инсулином, по крайней мере в первые годы. Определение подтипа СД 2 типа имеет важное значение для индивидуального выбора лечения [6].
Диабет типа LADA (latent autoimmune diabetes mellitus in adults – латентный аутоиммунный СД у взрослых). Клинико-лабораторные показатели при этом варианте СД характерны как для СД 1, так и 2 типа, т.е. у больных с фенотипическими признаками СД 2 типа отмечается медленное нарастание дисфункции β-клеток несмотря на наличие аутоантител [7]. LADA может развиться в возрасте от 25 до 70 лет [8]. Как при СД 1 типа, у пациентов с LADA определяются антитела к глутаматдекарбоксилазе или к другим компонентам островковых клеток поджелудочной железы, отсутствуют ожирение и семейный анамнез СД. Сходство с СД 2 типа проявляется в отсутствии потребности в лечении инсулином в первые 6–12 месяцев от начала болезни и кетоза/кетоацидоза, нормальной базальной концен трации С-пептида сыворотки крови, возможности развития в возрасте старше 30–35 лет. Гены, ассоциированные с развитием диабета типа LADA, характерны как для СД 1 типа (HLA-DQB1, PTPN22), так и 2 типа (TCF7L2, FTO, SLC30A8). Некоторые авторы отмечают наличие инсулинорезистентности у пациентов с LADA [8]. Хотя секреция инсулина в первые месяцы от начала LADA может быть близкой к норме, тем не менее, раннее назначение инсулина даже в небольших дозах при этом варианте СД способствует сохранению остаточной секреторной функции β-клеток. Напротив, более поздняя инсулинотерапия ассоциируется с повышением риска раннего развития сосудистых осложнений, что подчеркивает важность своевременной дифференциальной диагностики.
СД с ожирением и склонностью к кетозу. Впервые описан в афроамериканской популяции и является неиммунным вариантом СД взрослых. У 80% больных развивается ремиссия (нормализация углеводного обмена) несмотря на выраженный дефицит инсулина, что позволяет отменить инсулинотерапию. У большинства пациентов симптомы заболевания, включая кетоз, появляются вновь через достаточно большой срок (10 и более лет). Генетическая основа заболевания остается неизвестной.
Липоатрофический диабет. Развивается при липодистрофиях – неоднородной группе редких заболеваний, характеризующихся полной или частичной потерей подкожно-жировой клетчатки, инсулинорезистентностью и другими метаболическими нарушениями [9]. Заболевание связано с генетически обусловленными дефектами адипогенеза, ускоренным апоптозом адипоцитов, нарушенной секрецией адипокинов (лептина, адипонектина). При уменьшении объема нормальной жировой ткани увеличивается накопление тригли церидов в печени и скелетной мускулатуре, что спо собствует нарастанию инсулинорезистентности и метаболических нарушений. Основа лечения липо атрофического диабета – коррекция выраженной инсулинорезистентности, хотя эффективность самого распространенного инсулин-сенситайзера метформина может оказаться недостаточной даже в комбинации с другими традиционными пероральными сахароснижающими препаратами и инсулином. Препаратами выбора при этой форме СД считают тиазолидиндионы (глитазоны), устраняющие инсулинорезистентность. В феврале 2014 г. Американской администрацией по контролю за пищевыми продуктами и лекарствами (FDA) было одобрено применение человеческого рекомбинатного аналога лептина (метрелептина) для лечения генерализованных липодистрофий. Препарат одновременно уменьшает гликемию и дислипидемию за счет подавления глюконеогенеза, повышения утилизации глюкозы в мышцах, ослабления липтоксичности для периферических тканей, снижения аппетита.
| Вариант диабета | Доля среди моногенных форм СД, % | Мутация гена | Основной дефект | Лечение |
| MODY-1 | 3–5 | Ядерный фактор гепатоцитов 4α | Дефицит инсулина | Препараты сульфонилмочевины, прандиальный инсулин |
| MODY-2 | 15–20 | Глюкокиназа | Легкий дефицит инсулина, отсутствие симптоматики | Диета, редко препараты сульфонилмочевины |
| MODY-3 | 70 | Ядерный фактор гепатоцитов 1α | Дефицит стимулированной секреции инсулина | Диета, сульфонилмочевина, при длительном течении – инсулин |
| MODY-4 | <1 | Инсулиновый промоторный фактор 1 | Агенезия поджелудочной железы, дефицит инсулина | Инсулин |
| MODY-5 | 3 | Ядерный фактор гепатоцитов 1β | Инсулинорезистентность печени, дефицит инсулина | Инсулин |
| MODY-6 | Очень редко | Ген нейрогенной дифференциации 1 | Дефицит инсулина | Инсулин |
СД 2 типа у детей. СД 2 типа долгое время считали заболеванием, развивающимся исключительно в старшем возрасте. Однако в последнее время число детей и подростков с СД 2 типа значительно увеличилось. Например, в 2016 г. в Российской Федерации было зарегистрировано 1350 случаев СД 2 типа у детей и подростков [2]. Рост распространенности этого варианта СД является следствием общих негативных тенденций в обществе, которые затронули и образ жизни детей (высококалорийное питание, фаст-фуд, низкая физическая активность). В 90% случаев СД 2 типа у ребенка развивается на фоне ожирения и отягощенного семейного анамнеза (СД 2 типа и ожирение у близких родственников). Заболевание обычно начинается после 10-12 лет и сопровождается типичными проявлениями метаболического синдрома, наблюдающихся у взрослых, в том числе ожирением, инсулинорезистентностью, артериальной гипертонией, дислипидемией. Основные подходы к лечению – снижение массы тела, увеличение физической активности, правильное питание. При неэффективности немедикаментозных методов коррекции углеводных нарушений у детей старше 10 лет разрешено применение метформина в суточной дозой не более 2000 мг. Важно учитывать, что при возникновении СД 2 типа в детском возрасте возможно быстрое развитие и прогрессирование сосудистых осложнений.
У детей СД 2 типа следует дифференцировать с моногенными формами СД типа MODY и редкими генетическими синдромами. В целом доля неиммунных форм СД (т.е. СД "не 1 типа") в структуре СД у детей и подростков может достигать 10% [10].
Диабет типа MODY (maturity-onset diabetes of the young – СД зрелого типа у молодых). Развивается в возрасте до 25 лет с бессимптомной гипергликемии и характеризуется отсутствием ожирения и обязательным наличием СД у родственников. Преобладающим патогенетическим дефектом, как правило, является дисфункция β-клеток при отсутствии инсулинорезистентности, однако потребность в инсулинотерапии наступает поздно. В настоящее время известно как минимум 13 подтипов MODY, которые существенно отличаются клинически и генетически (табл. 2) [10]. Для лечения диабета типа MODY применяют диету, препараты сульфонилмочевины или инсулин. В последнее время стали доступны генетические диагностические панели, позволяющие подтвердить диагноз и выбрать эффективный вид лечения.
Лечение сахарного диабета 2 типа
Основа лечения классического СД 2 типа – модифи кация образа жизни, заключающаяся в соблюдении принципов здорового питания (преимущественного низкокалорийного, богатого клетчаткой, с низким гликемическим индексом) и увеличении физической активности (соответственно возрасту). Медикаментоз ное лечение СД 2 типа основывается на применении средств, влияющих на основные механизмы нарушения углеводного обмена. В 2009 г. известный американский диабетолог R. De Fronzo сформулировал концепцию "угрожающего октета" в развитии СД 2 типа и выделил 8 основных звеньев его патогенеза: резистентность мышечной и жировой ткани к инсулину, усиление образования глюкозы из гликогена в печени, снижение секреции инсулина и увеличение продукции глюкагона поджелудочной железой, уменьшение активности гормонов желудочно-кишечного тракта (инкретинов), повышение реабсорбции глюкозы почками, увеличение всасывания глюкозы в кишечнике, повышение активности центров аппетита в головном мозге (рис. 1) [11].
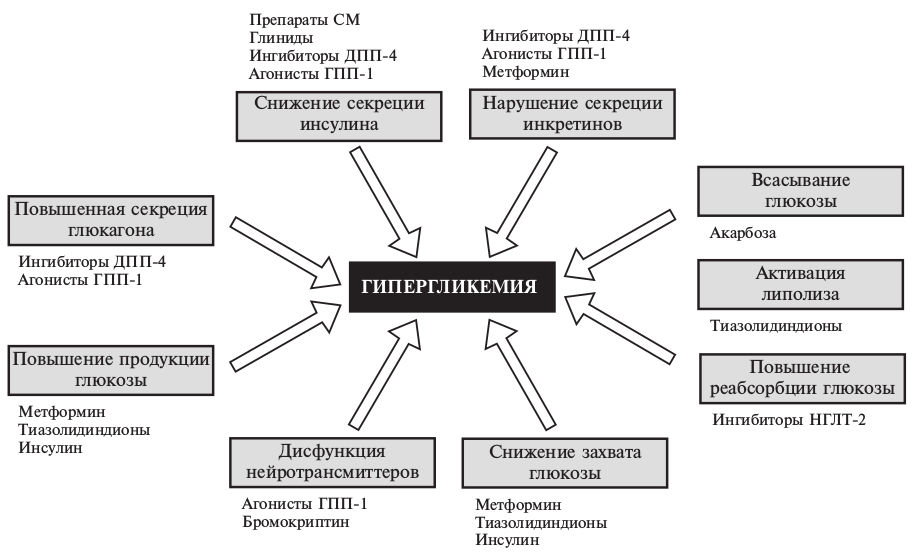
- снижающие инсулинорезистентность периферических тканей: метформин, тиазолидиндионы;
- стимулирующие секрецию инсулина (секретагоги): препараты сульфонилмочевины, несульфонилмочевинные средства (глиниды);
- инкретины, стимулирующие секрецию инсулина и подавляющие секрецию глюкагона: ингибиторы дипептидипептидазы 4 (ДПП-4), агонисты рецепторов глюкагоноподробного пептида 1 (ГГП-1);
- блокирующие всасывание глюкозы в желудочнокишечном тракте: ингибиторы α-глюкозидазы (акарбоза), агонисты рецепторов ГГП-1;
- блокирующие реабсорбцию глюкозы в почечных канальцах: ингибиторы натрий-глюкозного котранспортера 2 (НГЛТ-2);
- препараты центрального действия: агонисты дофаминовых рецепторов (бромокриптин);
- инсулины: человеческие генно-инженерные инсулины короткого действия и средней продолжительности действия, прандиальные аналоги инсулина человека ультракороткого действия, базальные аналоги инсулина человека длительного действия, 4 базальные аналоги инсулина человека сверхдлительного действия, готовые смеси инсулинов короткого действия и средней продолжительности действия, готовые смеси аналога инсулина ультракороткого действия и протаминированного аналога инсулина ультракороткого действия, готовая комбинация аналога инсулина сверхдлительного действия и аналога инсулина ультракороткого действия.
Общие сведения об эффективности, преимуществах и недостатках всех групп и классов сахароснижающих препаратов, зарегистрированных в Российской Феде рации, представлены в табл. 3 [4].
Несмотря на разнообразие сахароснижающих препаратов, удовлетворительный контроль гликемии достигается не более чем у 40% больных. Стандартная схема лечения СД 2 типа как в отечественных, так и в международных рекомендациях предполагает монотерапию метформином в дебюте заболевания (иногда в комбинации с другим препаратом при высокой гипергликемии). Если в течение 3-6 мес не удается достичь удовлетворительного метаболического контроля, то проводят поэтапную интенсификацию лечения с использованием комбинации двух и далее трех сахароснижающих препаратов (в идеале с дополняющим механизмом действия). В последующем начинают инсулинотерапию, которую при необходимости также интенсифицируют до базисболюсного режима [12].
Одним из самых актуальных вопросов практической диабетологии в настоящее время является своевременное внедрение в алгоритмы терапии заболевания результатов исследований по оценке сердечно-сосудистой безопасности новых сахароснижающих средств. В последние годы завершены 4 крупных исследования с участием больных СД 2 типа, продемонстрировавших снижение сердечно-сосудистого риска на фоне применения ингибиторов НГЛТ-2 (эмпаглифлозина и канаглифлозина) и агонистов рецепторов ГПП-1 (лираглутида и семаглутида) [13-16]. Больных СД 2 типа в эти исследования включали при наличии подтвержденных сердечно-сосудистых заболеваний или очень высокого риска сердечно-сосудистых событий. Особо следует выделить исследования EMPA-REG OUTCOME и LEADER, в которых при применении эмпаглифлозина и лираглутида (подтвержденные сердечно-сосудистые заболевания имелись у 99% и 81% больных, соответственно), было показано снижение относительного риска сердечно-сосудистой смерти (на 38% и 22%) и смерти от любых причин (на 32% и 15%) [13,15]. Фактически эти результаты означают продление жизни больных СД 2 типа, но одновременно ставят сложную задачу определения показаний к назначению как препаратов определенных классов, так и отдельных препаратов внутри класса с учетом различий в дизайне исследований, их длительности и популяций больных.
| Группы препаратов | Снижение HbA1c, % | Преимущества | Недостатки | Примечания |
| Примечание: ГПП-1 – глюкагоноподобный пептид 1, ДПП-4 – дипептидилпептидаза 4, МВ – модифицированного высвобождения, НГЛТ-2 – натрий-глюкозный котранспортер 2, НТГ – нарушенная толерантность к глюкозе, СД 2 типа – сахарный диабет 2 типа, СМ – сульфонилмочевина. *Исследования сердечно-сосудистой безопасности других препаратов класса продолжаются. **В исследовании CANVAS канаглифлозин вызывал снижение частоты комбинированной конечной точки (общая смертность, нефатальный инфаркт миокарда, нефатальный инсульт), однако одновременно было отмечено увеличение риска ампутаций нижних конечностей, что требует дополнительного анализа данных. | ||||
| Влияющие на инсулинорезистентность | ||||
| Метформин, в том числе пролонгированного действия | 1,0–2,0 |
|
|
Противопоказан при СКФ<45 мл/мин, печеночной недостаточности, остром коронарном синдроме, гипоксии, алкоголизме, ацидозе любого генеза, беременности и лактации. Следует отменить за 2 суток до рентгеноконтрастных процедур, больших оперативных вмешательств |
| Тиазолидиндионы: пиоглитазон, росиглитазон | 0,5–1,4 |
|
|
Противопоказаны при заболеваниях печени, отеках любого генеза, сердечной недостаточности, ишемической болезни сердца в сочетании с приемом нитратов, кетоацидозе, одновременном введении инсулина (за исключением выраженной инсулинорезистентности), беременности и лактации |
| Стимулирующие секрецию инсулина (секретагоги) | ||||
| Препараты СМ: гликлазид, гликлазид МВ, глимепирид, гликвидон, глипизид, глибенкламид | 1,0–2,0 |
|
|
Противопоказаны при почечной (кроме гликлазида, глимепирида и гликвидона) и печеночной недостаточности, кетоацидозе, беременности и лактации |
| Глиниды: репаглинид, натеглинид | 0,5–1,5 |
|
|
Противопоказаны при почечной (кроме репаглинида) и печеночной недостаточности, кетоацидозе, беременности и лактации |
| Средства с инкретиновой активностью | ||||
| Ингибиторы ДПП-4: ситаглиптин, вилдаглиптин, саксаглиптин, линаглиптин, алоглиптин, гозоглиптин | 0,5–1,0 |
|
|
Возможно применение на всех стадиях хронической болезни почек, включая терминальную, с соответствующим снижением дозы (линаглиптин – без снижения дозы). С осторожностью при тяжелой печеночной недостаточности (кроме саксаглиптина, линаглиптина). |
| Агонисты рецепторов ГПП-1: эксенатид, эксенатид пролонгированного действия, лираглутид, ликсисенатид, дулаглутид | 0,8–1,8 |
|
|
Противопоказаны при кетоацидозе, беременности и лактации Противопоказаны при тяжелой почечной и печеночной недостаточности, кетоацидозе, беременности и лактации |
| Блокирующие всасывание глюкозы | ||||
| Ингибиторы α-глюкозидаз: акарбоза | 0,5–0,8 |
|
|
Противопоказаны при заболеваниях желудочно-кишечного тракта, почечной и печеночной недостаточности, кетоацидозе, беременности и лактации |
| Блокирующие реабсорбцию глюкозы в почках | ||||
| Ингибиторы НГЛТ-2: дапаглифлозин, эмпаглифлозин, канаглифлозин | 0,8–0,9 |
|
|
Противопоказаны при кетоацидозе, беременности, лактации, снижении скорости клубочковой фильтрации <60 мл/мин/1,73 м 2 (дапаглифлозин) и <45 мл/мин/1,73 м 2 (эмпаглифлозин и канаглифлозин). Требуется осторожность в пожилом возрасте (см. инструкцию по применению), при хронических урогенитальных инфекциях, приеме мочегонных средств. Отменить за 2 суток до рентгенконтрастных процедур, больших оперативных вмешательств |
| Инсулины | ||||
| Инсулины: человеческие,аналоги | 1,5–3,5 |
|
|
Нет противопоказаний и ограничений в дозе |
Используемые источники
- International Diabetes Federation. IDF Diabetes Atlas, 7th Edition, 2015. http://www.diabetesatlas.org/resources/2015-atlas.html.
- Дедов И.И., Шестакова М.В., Викулова О.К. Эпидемиология сахарного диабета в Российской Федерации: клинико-статистический анализ по данным Федерального регистра сахарного диабета. Сахарный диабет 2017; 20(1):13–41.
- Дедов И.И., Шестакова М.В., Галстян Г.Р. Распространенность сахарного диабета 2 типа у взрослого населения России (исследование NATION). Сахарный диабет 2016;19(2):104–12.
- Use of glycated haemoglobin (HbA1c) in the diagnosis of diabetes mellitus. Abbreviated report of a WHO consultation (WHO/NMH/CHP/CPM/11.1). World Health Organization, 2011. http://www.who.int/diabetes/publications/ diagnosis_diabetes2011/en/ (дата обращения – 11.10.2017).
- Дедов И.И., Шестакова М.В., Майоров А.Ю. Алгоритмы специализированной медицинской помощи больным сахарным диабетом (8-й выпуск). Сахарный диабет 2017;20(1S):1–112. ):1–112.
- Дедов И.И., Шестакова М.В. Персонализированная терапия сахарного диабета: путь от болезни к больному. Терапевтический архив 2014;10:4–9.
- Chaillous L, Bouhanick B, Kerlan V, et al. Clinical and metabolic characteristics of patients with latent autoimmune diabetes in adults (LADA): absence of rapid beta-cell loss in patients with tight metabolic control. Diabetes Metab 2010; 36(1):64–70.
- Смирнова О.М., Кононенко И.В., Дедов И.И. Гетерогенность сахарного диа бета. Аутоиммунный латентный сахарный диабет у взрослых (LADA): определение, распространенность, клинические особенности, диагностика, принципы лечения. Сахарный диабет 2008;4:18–23.
- Соркина Е.Л. Липоатрофический диабет. В кн.: Дедов И.И., Шестакова М.В. (ред.) Сахарный диабет: многообразие клинических форм. М.: ООО “Медицинское информационное агентство”; 2016, 224 с.
- Кураева Т.Л., Зильберман Л.И., Титович Е.В., Петеркова В.А. Генетика моногенных форм сахарного диабета. Сахарный диабет 2011;1:20–7.
- De Fronzo RA. From triumvirate to the ominous octet: а new paradigme for the treatment of type 2 diabetes mellitus. Diabetes 2009;58(4):773–95.
- Дедов И.И., Шестакова М.В., Аметов А.С. и др. Инициация и интенсификация сахароснижающей терапии у больных сахарным диабентом 2 типа: обновление консенсуса совета экспертов Российской ассоциации эндокринологов (2015 г.). Сахарный диабет 2015;18(1):5–23.
- Marso S):1–112. P, Daniels GH, Brown-Frandsen K, et al. Liraglutide and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2016;375(4):311–22.
- Marso S):1–112. P, Bain S):1–112. C, Consoli A, et al. S):1–112. emaglutide and cardiovascular outcomes in patients with type 2 diabetes. N Engl J Med 2016;375(19):1834–44.
- Zinman B, Wanner C, Lachin JM, et al. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med 2015;373(22):2117–28.
- Neal B, Perkovic V, Mahaffey KW, et al. Canagliflozin and cardiovascular and renal events in type 2 diabetes. N Engl J Med 2017;377(7):644–57.
