Оценка осведомленности врачей о современных критериях и маркерах сепсиса
Изучение осведомленности врачей разных специальностей о новом определении сепсиса, предложенном на международной конференции Sepsis-3 в 2016 г., критериях и методах его диагностики, частоты применения данных критериев на практике и мнения врачей о предпочтительных методах лабораторной диагностики при подозрении на сепсис.
Проведен опрос 922 врачей, в том числе 444 анестезиологов-реаниматологов, 280 врачей терапевтического профиля, 106 врачей хирургического профиля и 92 акушеров-гинекологов. В опрос не включались специалисты с опытом работы менее двух лет. В опросе приняли участие 720 врачей, работающих в стационаре, и 202 врачей поликлинического звена.
Только 336 (36,5%) опрошенных сообщили, что им известны новые критерии сепсиса, и они используют их на практике. Новым определением сепсиса достаточно часто пользуются анестезиологи-реаниматологи (64,9% опрошенных), в то время как осве домленность врачей других специальностей оказалась низкой. 66,7% анестезиологов-реаниматологов оценивают состояние каждого пациента по шкале SOFA. О пресепсине, являющемся биомаркером сепсиса, знают 70,4% опрошенных, однако большинство из них никогда не использовали этот показатель в клинической практике в связи с недоступностью в лечебно-профилактическом учреждении.
Осведомленность о новом определении сепсиса низкая среди врачей терапевтического и хирургического профиля и акушеров-гинекологов и значительно выше среди анестезиологов-реаниматологов. Пресепсин остается мало доступным биомаркером для лечебно-профилактических учреждений.
На рубеже ХХ-ХХI веков медицинское сообщество столкнулось с проблемой ежегодного роста регистрации числа случаев сепсиса, тяжелых инфекций и, как следствие, повышением смертности по этой причине. Например, в США ежегодная смертность от сепсиса увеличилась на 31% (с 139086 в 1999 г. до 182242 в 2014 г.) и составила 6% от общей смертности за данный период [1]. Точных данных об эпидемиологии сепсиса в мире нет, однако, согласно расчетам, данное состояние ежегодно развивается более чем у 30 млн человек и уносит жизни 6 млн человек [2]. Отдельно обсуждается проблема материнского и неонатального сепсиса. Ежегодно сепсис развивается у 3 млн новорожденных и 1,2 млн детей [3]. Каждая десятая смерть в связи с беременностью и родами происходит по причине материнского сепсиса [4]. Ежегодно в связи с материнскими инфекциями, в частности материнским сепсисом, умирает 1,0 млн новорожденных [5].
Установлено, что наиболее частыми причинами сепсиса в странах восточной Европы и России были инфекции дыхательных путей (71,6%), абдоминальные инфекции (21,8%) и инфекции мочевыводящих путей (19,7%) [6], что согласуется с данными отечественного исследования, в котором причины сепсиса были распределены таким же образом (44,9%, 19,4% и 11,9%, соответственно) [7]. Сепсис может быть следствием инфекций, приобретенных как за пределами, так и внутри медицинских учреждений. Инфек ции, связанные с оказанием медицинской помощи, являются одной из наиболее распространенных причин сепсиса и ежегодно затрагивают миллионы пациентов по всему миру [8].
Сепсис остается сложной проблемой, что обусловлено, с одной стороны, отсутствием единых критериев ранней диагностики данного состояния, а, с другой стороны, низкой информированностью клиницистов о методах и правилах ранней диагностики и действующих клинических рекомендациях. Накопленный опыт показал, что критерии сепсиса 1991 г. не являются специфичными для данного диагноза и синдрома системного воспалительного ответа (ССВР), не учитывают отсутствие единых лабораторных норм и наличия у пациентов сопутствующих заболеваний, а также могут быть проявлением физиологической реакции организма на воспалительный ответ. В 2016 г. на международной конференции Американ ской коллегии торакальных врачей (American College of Chest Physicians) и Общества специалистов интенсивной терапии (Society of Critical Care Medicine) "Sepsis-3" было принято решение об изменении определения сепсиса и исключении из его концепции терминов "ССВР" и "тяжелый сепсис" [9]. По определению экспертов, сепсис – это угрожающая жизни полиорганная недостаточность, вызванная нарушением ответа хозяина на инфекцию. Для оценки полиорганной недостаточности было предложено использовать шкалу SOFA (Sepsis-related sequential organ failure assessment – SOFA), которая сегодня имеет наиболее важное значение для анализа динамики состояния пациентов и прогноза смертности [9]. Шкала основана на оценке 6 показателей (табл. 1). Если общий балл по шкале в результате инфекции остро увеличивается до 2 и более, то риск смерти превышает 10%.
| Оцениваемый показатель | Баллы | ||||
|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | |
| Примечание: дозы допамина, адреналина и норадреналина указаны в мкг/кг/мин | |||||
| Оксигенация | |||||
| РаО2/FiO2, мм рт. ст. | >400 | ≤400 | ≤300 | ≤200 c респ. | ≤100 c респ. |
| Коагуляция | поддержкой | поддержкой | |||
| Тромбоциты, ×109/л | >150 | ≤150 | ≤100 | ≤50 | ≤20 |
| Сердечно-сосудистая система | |||||
| Гипотензия или степень инотропной поддержки | Нет гипотензии | Среднее АД <70 мм рт. ст | Допамин ≤5 или любая доза добутамина | Допамин >5, или адреналин ≤0,1, или норадреналин ≤0,1 | Допамин >15, или адреналин >0,1, или норадреналин >0,1 |
| Центральная нервная система | |||||
| Показатель шкалы комы Глазго, баллы | 15 | 13-14 | 10-12 | 6-9 | <6 |
| Выделительная функция | |||||
| Креатинин, мкмоль/л или диурез | <110 | 110-170 | 171-299 | 300-440 или &ly;500 мл мочи/сут | >440 или <200 мл мочи/сут |
| Печень | |||||
| Билирубин, мкмоль/л | <20 | 20-32 | 33-101 | 102-204 | >204 |
Кроме того, разработана упрощенная шкала qSOFA (Quick SOFA), которая позволяет оценить наличие органной недостаточности на основании наличия по крайней мере двух из трех перечисленных критериев [9]: (1) снижение уровня сознания до 13 и менее баллов по шкале комы Глазго; (2) снижение систолического артериального давления (САД) менее 100 мм рт. ст.; (3) частота дыхания 22 в минуту и более.
Участники конференции пришли также к выводу, что на сегодняшний день не существует "золотого стандарта" подтверждения сепсиса. Вышеописанные шкалы являются инструментом оценки вероятной смерти пациента в ближайшие сутки и выявления органной дисфункции, которая может быть не связана с инфекционным процессом. Одним из прогностически значимых биологического маркеров сепсиса является пресепсин, который по некоторым данным превосходит общепринятые маркеры воспаления, в том числе прокальцитонин [10].
На 70-й сессии Всемирной ассамблеи здравоохранения принята резолюция "WHA70.7. Совершенствование профилактики, диагностики и клинического ведения сепсиса", которая призывает государства-члены:- 1. Включить меры профилактики, диагностики и лечения сепсиса в национальные системы здравоохранения и укреплять их в сообществах и медицинских учреждениях в соответствии с рекомендациями ВОЗ.
- 2. Повышать осведомленность населения о риске развития сепсиса в результате инфекционных болезней в рамках санитарного просвещения.
- 3. Разработать программы специальной подготовки для всех специалистов здравоохранения в области профилактики инфекций и безопасности пациентов и в отношении важности распознавания сепсиса;
- 4. Содействовать проведению научных исследований, направленных на изучение инновационных методов диагностики и лечения сепсиса.
Целью исследования было изучение осведомленности врачей разных специальностей о новом определении сепсиса, критериях и методах диагностики септических состояний, частоты применения данных критериев на практике и изучение мнения врачей о предпочтительных методах лабораторной диагностики при подозрении на сепсис.
Материал и методы
Был проведен опрос анестезиологов-реаниматологов, врачей терапевтического и хирургического профиля и акушеров-гинекологов путем направления электронной ссылки в медицинские государственные и частные учреждения города Москвы и Московской области. К врачам терапевтического звена относили терапевтов, неврологов, урологов (консультирующих на амбулаторном этапе), кардиологов, пульмонологов, врачей общей практики, гастроэнтерологов и инфекционистов, к врачам хирургического профиля – хирургов, трансплантологов, урологов (работающих в стационаре и проводящих хирургические вмешательства), онкологов. В опрос не включали специалистов с опытом работы менее двух лет.
Результаты
Всего были опрошены 922 врача, в том числе 444 анестезиолога-реаниматолога, 280 врачей терапевтического профиля, 106 врачей хирургического профиля, 92 акушера-гинеколога. В опросе приняли участие 720 врачей, работающих в стационаре, и 202 врача поликлинического звена.
Только 336 (36,5%) опрошенных сообщили, что им известны новые критерии сепсиса, и они используют их в работе, в то время как 332 (36,1%) врачам не известны новые критерии, 96 (10,4%) специалистов их не используют, так как они им не понятны, а 156 (17%) врачей слышали о новых критериях, но точно не знают область их применения. Распределение врачей, использующих и не использующих новые критерии сепсиса в своей практике, по специальностям приведено на рис. 1.
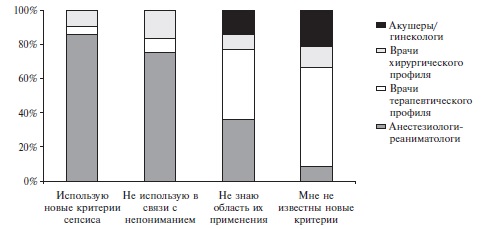
Осведомленность анестезиологов-реаниматологов о новых критериях сепсиса оказалась достаточно высокой: 64,9% опрошенных врачей используют их в своей практике, в то время как доля врачей, которым не известно об изменении критериев, составила всего 6,3%. Еще 16,2% врачей сообщили, что новые критерии им не понятны, а 12,6% специалистов не могут найти им область применения. При поступлении в отделение реанимации и интенсивной терапии (ОРИТ) 66,7% врачей оценивают состояние каждого пациента по шкале SOFA, 16,4% анестезиологов-реаниматологов данной шкалой пользуются не постоянно, а 15,1% опрошенных никогда ее не используют в связи с "неэффективностью данной шкалы" или "невозможностью ее применения". Ежедневно в ОРИТ проводят оценку состояния по шкале SOFA 50,8% опрошенных, один раз в 2 дня – 15,9%, один раз в 3 дня – 7,1%, не чаще одного раза в неделю – 11,1%, никогда – 15,1%.
Среди врачей терапевтического профиля только 5,7% используют в клинической практике новые критерии сепсиса, в то время как 68,6% не известно об их наличии. 22,8% опрошенных специалистов слышали об изменении критериев сепсиса, однако не могут найти область их применения, а 2,9% не используют свои знания в связи с непониманием. Тем не менее, 11,4% врачей терапевтического профиля проводят оценку состояния больного по шкале qSOFA при подозрении на сепсис. При этом 112 (40,0%) врачей, в том числе 72 и 40 специалистов, работающих в стационаре и амбулаторном звене, соответственно, не знают о существовании данной шкалы, а 76 (27,1%) врачей, в том числе 40 врачей стационара и 36 врачей поликлиники, никогда не использовали ее в связи с отсутствием в клинической практике пациентов с подозрением на сепсис. Приведенные данные свидетельствуют о низкой осведомленности о шкале не только врачей, редко встречающихся с пациентами с сепсисом, но и врачей, работающих с пациентами, у которых повышен риск его развития.
Среди акушеров-гинекологов 17,4% используют шкалу qSOFA у каждой пациентки при подозрении на сепсис, 52,2% не известно о существовании данной шкалы, 30,4% не встречали пациенток с подозрением на сепсис. Новые критерии сепсиса в своей практике не использует ни один акушер-гинеколог. Следует отметить, что все акушеры-гинекологи, пользующиеся шкалой qSOFA, осведомлены о новых критериях сепсиса, но не могут найти область их применения, или они им не до конца ясны.
Большая часть респондентов используют прокальцитонин с диагностической целью. При этом доверяют данному маркеру только 69,8% опрошенных, еще 13,5% сомневаются в диагностической ценности данного маркера и 7,0% уверены, что он не информативен. О новом маркере сепсиса – пресепсине знают 70,4% опрошенных, однако 18,7% из них не знают критерии его применения в клинической практике. 29,6% врачей никогда не слышали о данном маркере. 530 (80,3%) из 669 врачей, знающих о существовании пресепсина, никогда не использовали его в клинической практике в связи с недоступностью в лечебно-профилактическом учреждении.
Обсуждение
Полученные при анкетировании результаты указывают на низкую осведомленность врачей о новом определении сепсиса. В ряде случаев существует проблема в использовании имеющихся знаний в связи с непониманием, что говорит об отсутствии единого взгляда на проблему сепсиса. Осведомленность была выше среди анестезиологов-реаниматологов, которые чаще сталкиваются с такими пациентами. В то же время результаты опроса показали низкую информированность о проблеме сепсиса врачей терапевтического и хирургического профиля и акушеров-гинекологов, которые должны предупреждать и своевременно диагностировать это состояние. Проблема сепсиса является не меж-, а мультидисциплинарной, учитывая спектр основных причин сепсиса в Российской Федерации (инфекции дыхательных путей, абдоминальные и урологические инфекции) [7], а также актуальность материнского и неонатального сепсиса [3,5]. Низкая осведомленность врачей о сепсисе приводит к тому, что мы начинаем говорить о сепсисе, когда он уже сам "кричит о себе". Низкая осведомленность врачей терапевтического и хирургического профиля и акушеров-гинекологов о новом определении сепсиса может быть причиной поздней диагностики этого состояния и летального исхода. Очевидны необходимость внедрения в практику российских врачей унифицированных критериев диагностики сепсиса и контроля за эффективностью лечения, а также целесообразность изучения и внедрения новых лабораторных методов диагностики септических состояний. Широко используемых в настоящее время лабораторных методов недостаточно для своевременной и точной диагностики сепсиса. При этом новый биомаркер сепсиса – пресепсин остается малодоступным для врачей, хотя он считается высокочувствительным и специфичным [11,12]. Актуальным представляется изучение возможности применения пресепсина для диагностики септических состояний, стратификации риска сепсиса и воспалительных состояний в рамках новых критериев.
Используемые источники
- Epstein L, Dantes R, Magill S, et al. Varying estimates of sepsis mortality using death certificates and administrative codes — United States, 1999–2014. MMWR Morb Mortal Wkly Rep 2016;65:342–5.
- Fleischmann C, Scherag A, Adhikari NK, et al. Assessment of global incidence and mortality of hospital-treated sepsis. Current estimates and limitations. Am J Respir Crit Care Med 2016;193(3):259-72,
- Fleischmann-Struzek C, Goldfarb DM, Schlattmann P, et al. The global burden of paediatric and neonatal sepsis: a systematic review. Lancet Respir Med 2018;6(3):223-30.
- Say L, Chou D, Gemmill A, et al. Global causes of maternal death: a WHO systematic analysis. Lancet Global Health 2014;2(6):e323-33.
- Reproductive, maternal, newborn, and child health: Disease control priorities. Third Edition (Volume 2). In: Black RE, Laxminarayan R, Temmerman M, Walker N (eds). Washington (DC): The International Bank for Reconstruction and Development/The World Bank;2016.
- Vincent JL, Rello J, Marshall J, et al. International study of the prevalence and outcomes of infection in intensive care units. JAMA 2009;302(21):2323-9.
- Руднов В.А., Бельский Д.В., Дехнич А.В., исследовательская группа РИОРИТ. Инфекции в ОРИТ России: результаты национального многоцентрового исследования. Болезни и возбудители 2011;13(4):294-303 [Rudnov VA, Bel'skij DV, Dehnich AV, the RIORIT Study Group. Infections in Russia: results of a national multicenter study. Bolezni i vozbuditeli 2011;13(4):294-303 (In Russ.)].
- World Health Organization. WHO Report on the burden of endemic health careassociated infection worldwide. 2017-11-21 15:11:22 2011.
- Singer M, Deutschman CS, Seymour CW, et al. The Third International Consen sus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA 2016;315(8):801-10.
- Вельков В.В. Пресепсин – ранний и высокоспецифичный маркер сепсиса: новые возможности. Клинико-лабораторный консилиум 2014;3-4:4-28. [Vel'kov VV. Presepsin – an early and highly specific marker of sepsis: new opportunities. Kliniko-laboratornyj konsilium 2014;3–4:4-28 (In Russ.)].
- Окамура И., Томэ Р. Пресепсин: новый биомаркер для прогнозирования и диагностики сепсиса. Лаборатория. Журнал для врачей 2014;1:9-10 [Oka mu ra I, Tomje R. Presepsin: a new biomarker for predicting and diagnosing sepsis. Laboratorija. Zhurnal dlja vrachej 2014;1:9-10 (In Russ.)].
- Zou Q., Wen W., Zhang X. Presepsin as a novel sepsis biomarker. World J Emerg Med 2014;5:16-19.
