Клинические ассоциации бессимптомного легочного застоя у пациентов с первичным острым инфарктом миокарда, перенесших чрескожное коронарное вмешательство
Оценка частоты, выраженности и ассоциаций субклинического легочного застоя, оцененного с помощью ультразвукового исследования легких (УЗИ) до и после теста с 6-минутной ходьбой (Т6МХ) при выписке у пациентов с первичным острым инфарктом миокарда (ОИМ).
В одноцентровое наблюдательное исследование включали пациентов с ОИМ после чрескожного коронарного вмешательства (ЧКВ). Перед выпиской всем пациентам проводили УЗИ легких до и после Т6МХ с целью диагностики и оценки тяжести субклинического легочного застоя. При УЗИ легких рассчитывали сумму В-линий по 4 зонам (каждой зоне присваивали балл от 0 [A-линии] до 10 [белое легкое]). На основании количества В-линий выделяли легкий субклинический застой (2-4), умеренный (5-9) и тяжелый (≥10).
УЗИ легких и Т6МХ выполнены 103 пациентам c ОИМ (62,1±11,8 лет; 66,9% мужчин; класс I по Killip у 88,3%, II у 11,7%). Медиана фракции выброса левого желудочка составила 52% (47;57), исходного содержания NT-proBNP – 677,2 пг/мл (227,5;1775,7). При УЗИ легких до Т6МХ у 96,1% пациентов количество В-линий составляло ≥2. У 75,1% больных субклинический застой крови в легких был легким или умеренным. После Т6МХ медиана количества В-линий увеличилась с 5 (4;8) до 8 (5;12) (на 25%, p=0,000). Доля пациентов с легким застоем уменьшилась с 31,1% до 18,4%, а доля пациентов с тяжелым застоем увеличилась с 20,3% до 42,7%. Предикторами нарастания субклинического легочного застоя после Т6МХ фракция выброса левого желудочка <50%, индекс нарушения локальной сократимости ЛЖ>2, класс II по Killip и фибрилляция предсердий в анамнезе.
Сумма B-линий при УЗИ легких после Т6МХ может быть полезным инструментом для выявления и оценки тяжести субклинического застоя у пациентов с ОИМ, перенесших ЧКВ.
Развитие хронической сердечной недостаточности (ХСН) после острого инфаркта миокарда (ОИМ) является ведущей причиной инвалидизации и приводит к увеличению риска смерти [1,2], который коррелирует с тяжестью СН или классом по классификации Killip [1,3]. Первичное чрескожное коронарное вмешательство (ЧКВ) произвело революцию в лечении ОИМ [4] и привело к снижению внутрибольничной смертности после ОИМ с 20% в конце 1980-х годов до 5-7% в настоящее время [5,6]. Несмотря на этот успех, ишемическая болезнь сердца (ИБС) остается самой частой причиной СН [7]. В настоящее время влияние ЧКВ на частоту СН обсуж дается, а результаты исследований проти воречат меняющимся определениям и эпидемиологии как ОИМ, так и СН.
Дополнительные методы визуализации обеспечивают все более детальное фенотипирование повреждения и функции миокарда. Стандартные эхокардиографические показатели, включая фракцию выброса (ФВ) и объемы левого желудочка (ЛЖ), отношение раннего диастолического наполнения ЛЖ к диастолическому движению фиброзного кольца митрального клапана в тканевом режиме (E/е’) и параметры функции правого желудочка, а также уровень мозгового натрийуретического пептида (NTproBNP) в плазме крови предоставляют прогностическую информацию после ОИМ и преимущественно отражают наличие гемодинамических нарушений [8,9]. Однако, только в комбинации с легочным застоем крови эти показатели могут быть предикторами развития клинически явной СН.
В последние годы получило распространение применение ультразвукового исследования (УЗИ) легких с целью более точного выявления и классификации интерстициального отека легких без клинических проявлений (субклинического застоя крови) путем полуколичественной оценки содержания внесосудистой жидкости в легких с помощью визуализации В-линий (рис. 1). Последние определяются при утолщении субплевральных интерлобулярных перегородок при накоплении жидкости [10]. В последних рекомендациях данный метод предлагается применять в клинической практике [11,12].
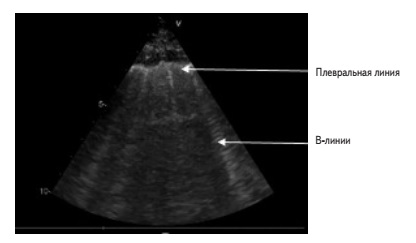
Множественные В-линии указывают на застой крови в легких [13] и ассоциируются с ухудшением исходом у пациентов с СН, ОИМ или ИБС [14-17]. В-линии могут также появляться во время физической нагрузки или фармакологического стресс-теста у пациентов с ИБС [18] и/или СН со сниженной [19] или сохраненной [20] ФВ ЛЖ [21]. Раннее выявление субклинического легочного застоя у пациентов с первичным ОИМ может иметь значение для оптимизации терапии и предотвращения декомпенсации СН.
Целью исследования была оценка частоты, выраженности и ассоциаций субклинического легочного застоя, оцененного с помощью УЗИ легких до и после теста с 6-минутной ходьбой (Т6МХ) при выписке у пациентов с первичным ОИМ.
Материалы и методы
Наблюдательное исследование было проведено в одном центре в соответствии с положениями Хельсинкской декларации. Протокол исследования был одобрен Комитетом по этике Медицинского института РУДН и ГКБ им. В.В. Виноградова. У всех участников было получено письменное информированное согласие.
Критериями включения были следующие: (1) первичный ОИМ, диагностированный в соответствии с действующими рекомендациями [22,23]; (2) успешное первичное ЧКВ в течение 12 ч после ОИМ, т.е. достижение кровотока TIMI III в пораженном сосуде; (3) отсутствие одышки при поступлении; (4) функциональный класс по Killip ≤2 без применения диуретиков. Критериями исключения были СН в анамнезе, заболевания легких (пневмония, обострения хронической обструктивной болезни легких или бронхиальной астмы), злокачественные опухоли легких, развитие осложнений ОИМ (разрыв межжелудочковой перегородки или папиллярной мышцы), нарушения ритма сердца.
Перед выпиской всем пациентам проводили эхокардиографию с оценкой глобальной продольной деформации ЛЖ (GLS), УЗИ легких до и после Т6МХ. УЗИ легких выполняли на портативном ультразвуковом сканере VIVID iq (GE). С помощью абдоминального датчика проводили ультразвуковое сканирование передней и боковой поверхностей грудной клетки в III межреберье между средне-ключичной и передней подмышечной линиями и между передней и средней подмышечными линиями. В целом исследовали 4 области сканирования, что соответствует рекомендациям исследователей [24]. Для максимально четкой визуализации плевральной линии глубину исследования подбирали с учетом индекса массы тела (ИМТ). В-линии определялись как дискретные вертикальные гиперэхогенные реверберационные артефакты, возникающие от плевральной линии, доходящие до нижнего края экрана без затухания сигнала и двигающиеся синхронно со скольжением легких [25].
Легочный застой диагностировали, если суммарное количество В-линий составляло 2 и более: легкий – 2-4, умеренный – 5-9 и тяжелый – ≥10 [26].
Под субклиническим легочным застоем понимали отсутствие клинических признаков легочного застоя при наличии ультразвуковых признаков легочного застоя к моменту выписки.
Т6МХ проводили в больничном коридоре с разметкой. Функциональный класс (ФК) СН оценивали по пройденной дистанции во время теста: 426-550 м – I, 301–425 м – II, 151-300 – III и менее 150 м – IV.
Для статистической обработки данных использовали программное обеспечение Statistica (версия 8.0; Statsoft) и SPSS (версия 22.0). Количественные переменные приведены в виде среднего арифметического значения (М) и стандартного отклонения среднего значения (SD) (при нормальном распределении) или медианы (Me) и интерквартильного размаха (IQR) (при асимметричном распре делении). Достоверность различий количественных переменных между двумя группами оценивали с помощью U-критерия Манна-Уитни. Оценку достоверности различий в одной группе в разных точках проводили по W-критерию Уилкоксона. Качественные переменные представлены в виде абсолютных (n) и относительных (%) значений. Для сравнения частоты качественных переменных использовали критерий хи-квадрат Пирсона (χ2). Значимым считали р<0,05.
| Показатели | Значения |
|---|---|
| Примечание: ХОБЛ - хроническая обструктивная болезнь легких, БРА - блокаторы рецепторов ангиотензина II | |
| Возраст, годы | 62,1±11,8 |
| Мужчины, n (%) | 69 (66,9) |
| Индекс массы тела, кг/м2 | 27,4 (25,3;32,0) |
| Курение, n (%) | 35 (33,9) |
| Злоупотребление алкоголем, n (%) | 5 (4,9) |
| АД при поступлении, мм рт. ст. | |
| Систолическое | 136 (125;150) |
| Диастолическое | 80 (72;87) |
| ЧСС при поступлении в минуту | 80 (70;92) |
| Артериальная гипертония, n (%) | 74 (71,8) |
| Фибрилляция предсердий в анамнезе, n (%) | 11 (10,7) |
| Заболевание периферических артерий, n (%) | 31 (29,6) |
| Сахарный диабет 2 типа, n (%) | 23 (22,3) |
| Инсульт в анамнезе, n (%) | 3 (2,9) |
| Дислипидемия, n (%) | 54 (52,4) |
| ХОБЛ, n (%) | 5 (4,9) |
| ИM с подъемом ST, n (%) | 75 (72,8) |
| ИМ без подъема ST, n (%) | 28 (27,2) |
| ИМ передней стенки, n (%) | 51 (49,5) |
| ИМ нижней стенки, n (%) | 52 (50,4) |
| Осложнения ИМ, n (%) | |
| Аневризма ЛЖ | 5 (4,9) |
| Дисфункция папиллярных мышц ЛЖ | 1 (0,9) |
| Класс по Killip, n (%) | |
| I | 91 (88,3) |
| II | 12 (11,7) |
| Количество пораженных сосудов, n (%) | |
| 1 | 33 (32,0) |
| 2 | 28 (27,2) |
| 3 | 42 (40,8) |
| Шкала TIMI | 4 (3;5) |
| Терапия в стационаре, n (%) | |
| β-адреноблокаторы | 103 (100,0) |
| Ингибиторы АПФ | 94 (91,2) |
| БРА | 6 (5,8) |
| Фуросемид внутрь | 13 (12,6) |
| Индапамид | 1 (0,9) |
| Нитраты внутривенно | 8 (7,7) |
| Спиронолактон/эплеренон | 20 (19,4) |
| Блокаторы кальциевых каналов | 9 (8,7) |
| Статины | 103 (100) |
| Показатели | Значения |
|---|---|
| Примечание: GLS – глобальная продольная деформация левого желудочка; MAPSE – систолическая экскурсия фиброзного кольца митрального клапана; Е/А – отношение скорости раннего диастолического наполнения левого желудочка к скорости наполнения во время систолы предсердий; Е/е’ – отношение скорости раннего диастолического наполнения левого желудочка к скорости движение митрального кольца в режиме тканевого допплера; ДЗЛА – давление заклинивания в легочной артерии; СДЛА – систолическое давление в легочной артерии; TAPSE – систолическая экскурсия фиброзного кольца трикуспидального клапана | |
| Лабораторные показатели | |
| Креатинин, мкмоль/л | 91 (78;107) |
| CКФCKD-EPI, мл/мин/1,73 м2 | 70,5 (60,4;82,7) |
| Глюкоза, ммоль/л | 7,1 (6,0;9,8) |
| Натрий, ммоль/л | 138,5±5,4 |
| Калий, ммоль/л | 4,2±0,6 |
| Общий холестерин, ммоль/л | 5,9±1,3 |
| Липопротеиды низкой плотности, ммоль/л | 3,6 (2,8;4,7) |
| Липопротеиды высокой плотности, ммоль/л | 1,1 (0,9;1,2) |
| Триглицериды, ммоль/л | 1,7 (1,1;2,5) |
| Гемоглобин, г/л | 142±17 |
| NT-proBNP, пг/мл | 677,2 (227,5;1775,7) |
| Тропонин, нг/мл | 0,24 (0,05;1,22) |
| Показатели эхокардиографии | |
| ФВ ЛЖ, % | 52 (47;57) |
| GLS | -14,0 (-16,5;-12,0) |
| Конечный диастолический размер ЛЖ, см | 4,65±0,62 |
| Конечный систолический размер ЛЖ, см | 3,02±0,69 |
| Индекс массы миокарда ЛЖ, г/м2 | 123,06±37,97 |
| Относительная толщина стенок ЛЖ | 0,51 (0,43;0,59) |
| MAPSE, см | 1,4 (1,2;1,6) |
| Индекс объема левого предсердия, мл/м2 | 28,8 (23,6;34,2) |
| Е/A | 0,77(0,60;1,00) |
| E/e' | 7,9 (6,4;9,8) |
| ДЗЛА, мм рт. ст. | 11,5 (9,3;13,8) |
| СДЛА, мм рт. рт. | 25,0 (16,0;30,0) |
| TAPSE, см | 2,3 (2,0;2,6) |
Результаты
В исследование были включены 103 пациента c ОИМ, перенесших ЧКВ, которое во всех случаях позволило достичь восстановления кровотока до TIMI III (табл. 1, 2). Все пациенты находились на стандартной двойной антиагрегантной терапии до и после ЧКВ, а также принимали b-адреноблокаторы и статины. Распределение пациентов по ФК СН представлено в табл. 3. У всех пациентов, включенных в исследование, при выписке отсутствовали клинические признаки застоя крови, в том числе одышка, влажные хрипы в легких, отеки нижних конечностей.
| ФК СН | Пройденная дистанция, м | n (%) |
|---|---|---|
| 0 | 657±26,2 | 73 (70,9) |
| I | 492,0±26,2 | 20 (19,4) |
| II | 357,5±29,8 | 4 (3,9) |
| III | 110,0±14,1 | 6 (5,8) |
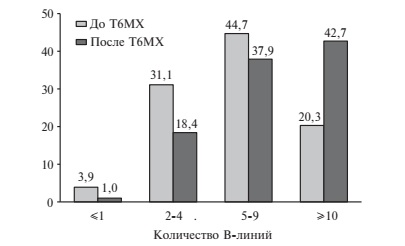
При УЗИ легких до Т6МХ количество В-линий составляло ≥2 у 96,1% пациентов. У 75,1% больных субклинический застой в легких был легким или умеренным (рис. 2). После Т6МХ отмечалось увеличение медианы количества В-линий с 5 (4;8) до 8 (5;12), или на 25% (p=0,000). При этом доля пациентов с легким застоем уменьшилась с 31,1% до 18,4%, а доля пациентов с тяжелым застоем увеличилась с 20,3% до 42,7%.
| Парамеры | В-линии до Т6МХ |
В-линии после Т6МХ |
|---|---|---|
| Класс по Killip | R= 0,337, p=0,005 | R= 0,299, p=0,014 |
| ФВ ЛЖ | R=-0,339, p=0,00 | R=-0,299, p=0,022 |
| Индекс нарушения локаль ной сократимости ЛЖ | R= 0,369, p=0,004 | R= 0,361, p=0,005 |
| E/e’ | R= 0,333, p=0,011 | R= 0,283, p=0,032 |
| GLS | R= 0,354, p=0,006 | R= 0,286, p=0,004 |
| NT-proBNP | R= 0,444, p=0,001 | R= 0,312, p=0,017 |
| КДР ЛЖ | R= 0,377, p=0,003 | R= 0,312, p=0,017 |
| ДЗЛА | - | R= 0,366, p=0,000 |
Данные о взаимосвязи между количеством B-линий до и после Т6МХ с различными параметрами, которую оценивали с помощью коэффициента корреляции Спирмана, приведены в табл. 4. При проведении множественного логистического регрессионного анализа выявлены факторы, ассоциирующиеся с нарастанием суммы В-линий после Т6МХ (табл. 5).
| Параметр | ОШ | 95% ДИ | p |
|---|---|---|---|
| Примечание: ОШ - отношение шансов, 95% ДИ - доверительный интервал. | |||
| ФВ ЛЖ <50% | 2,56 | 1,14-5,73 | 0,020 |
| Индекс нарушения локальной сократимости ЛЖ>2 | 2,58 | 1,33-11,26 | 0,001 |
| Класс II по Killip | 10,7 | 2,19-51,94 | 0,003 |
| Фибрилляция предсердий в анамнезе | 5,44 | 1,25-27,6 | 0,041 |
Обсуждение
В представленном исследовании впервые изучено значение УЗИ легких для оценки содержания внесосудистой жидкости в легких в покое и после физической нагрузки у пациентов с ОИМ, перенесших ЧКВ, с целью выявления скрытого в покое застоя крови. ОИМ может приводить к систолической и диастолической дисфункции ЛЖ различной степени, увеличению давления наполнения ЛЖ и накоплению внесосудистой жидкости в легких. Традиционно для выявления застоя в малом круге кровообращения применяется рентгенография органов грудной клетки, которая имеет ряд ограничений, таких как отсутствие достаточной чувствительности и радиационное воздействие. При анализе рентгенологических данных у 880 пациентов, жаловавшихся на одышку и поступивших в отделение неотложной помощи, было показано, что, несмотря на высокую специфичность таких ранних признаков, как цефализация легочного кровотока (расширение сосудов верхних долей) и интерстициальный отек (96% и 98%, соответственно), в диагностике острой СН, их чувствительность оказалась низкой (41% и 27%) [27]. В другом исследовании у 18,7% пациентов с подозрением на ОСН при поступлении отсутствовали какие-либо рентгенологические признаки легочного застоя крови [28]. В соответствии с рекомендациями Европейского общества кардиологов рентгенография органов грудной клетки имеет ограниченное значение в оценке содержания внесосудистой жидкости в легких, однако этот метод может быть использован для исключения других диагнозов [29].
По сравнению с рентгенографией органов грудной клетки УЗИ легких обладало большей чувствительностью (91-96% против 46-70%) и сопоставимой специфичностью [30-33]. Превосходство УЗИ легких можно частично объяснить более быстрым обнаружением Влиний – в экспериментальных исследованиях они появлялись уже через 15 минут после повреждения легочной ткани [34]. В то же время на рентгенограмме органов грудной клетки невозможно достаточно точно отследить небольшие изменения содержания внесосудистой жидкости в легких, которые в одном исследовании определяли с помощью методики разведения индикатора (термохромодилюция) у пациентов, находившихся в критически тяжелом состоянии [35]. Для получения результатов рентгенографии органов грудной клетки требовалось определенное время. Более того, она проводилась при поступлении в положении лежа, что значительно затрудняло интерпретацию результатов из-за низкого качества снимков, поэтому в приведенном исследовании мы не сравнивали данные рентгенографии органов грудной клетки и УЗИ легких.
Улучшение результатов лечения ОИМ привело к снижению продолжительности госпитализации больных до 5 дней, что может затруднить выполнение пробы с физической нагрузкой перед выпиской. Согласно рекомендациям Американской коллегии кардиологов и Американской ассоциации сердца субмаксимальные нагрузочные пробы можно проводить через 3-5 дней после ОИМ [36], хотя данные о безопасности раннего тестирования остаются ограниченными. Т6МХ – простой, недорогой, валидированный и надежный метод оценки функциональной способности, который широко используется у пациентов с хроническими заболеваниями легких [37,38] и сердца [39,40]. Его применение перед выпиской у пациентов с ОИМ мало изучено, хотя каких-либо данных, препятствующих проведению этого исследования после недавно перенесенного ОИМ, нет [41,42]. Кроме того, выявлена высокая корреляция результатов Т6МХ и пробы с максимальной физической нагрузкой в некоторых группах пациентов [43]. Учитывая указанные обстоятельства, для проведения стресс-теста у пациентов с ОИМ был выбран Т6МХ.
В нашем исследовании количество В-линий коррелировало со степенью повреждения миокарда и показателями функции сердца, включая индекс нарушения локальной сократимости и ФВ ЛЖ, глобальную продольную деформацию левого желудочка, отношение раннего диастолического наполнения ЛЖ к диастолическому движению фиброзного кольца митрального клапана в тканевом режиме (E/e’) и содержание NTproBNP. Эта связь уже была описана в предыдущих исследованиях, включавших пациентов с СН. В одном из них у пациентов с СН количество В-линий было связано с содержанием NT‐proBNP (r=0,72, р<0,0001) и E/e’ (r=0,68, р<0,0001) [14]. В другом исследовании у 82 больных ОСН как с ФВ ЛЖ ≥50%, так и <50% была выявлена положительная корреляция между количеством В-линий и E/e’ (r=0,742 и r=0,520, соответственно) и NT‐proBNP (r=0,678 и r=0,417), но отрицательная корреляция с ФВ ЛЖ (r=−0,365 и r=−0,337) [44]. У обследованных нами пациентов наблюдалась корреляция количества В-линий с индексом нарушения локальной сократимости ЛЖ. Это, вероятно, отражает большую степень повреждения миокарда, которая была основным предиктором нежелательных событий в других исследованиях [46,47]. К тому же у пациентов с острым коронарным синдромом наличие интерстициального отека легких, установленного при УЗИ легких на основании определения количества В-линий, также является подтвержденным независимым предиктором наступления нежелательных событий в отдаленным периоде [13]. Таким образом, раннее выявление субклинического легочного застоя с помощью высокочувствительного УЗИ, особенно в сочетании с выраженными нарушениями локальной сократимости, позволяет идентифицировать пациентов с ОИМ, у которых повышен риск развития неблагоприятных исходов в отдаленном периоде. В таких случаях целесообразно контролировать изменения количества В-линий в динамике.
Ограничения исследования
Во-первых, количество пациентов с ОИМ, включенных в исследование, было относительно небольшим. Исследуемая популяция была преимущественно представлена пациентами с классом I-II по Killip без значительной дисфункции левого желудочка, поэтому наши результаты не могут быть перенесены на больных с более тяжелыми клиническими проявления. Во-вторых, некоторые В-линии могут иметь некардиальное происхождение. Чтобы избежать ошибочной идентификации В-линий, необходимо внимательно изучать анамнез пациента на предмет наличия болезней легких и оценивать давление наполнения ЛЖ. В дальнейшем мы планируем изучить долгосрочную прогностическую значимость субклинического застоя крови у пациентов с ОИМ в данной популяции пациентов и взаимосвязь между количеством В-линий перед выпиской и частотой госпитализации пациентов по поводу декомпенсации СН.
Заключение
УЗИ легких (сумма В-линий) до и после Т6МХ является простым, информативным и безопасным методом для выявления субклинического легочного застоя у пациентов с первичным ОИМ, перенесших ЧКВ.
Используемые источники
- Bahit MC, Kochar A, Granger CB. Post‐myocardial infarction heart failure. JACC Heart Fail 2018;6:179–86.
- Sulo G, Igland J, Nygard O, et al. Prognostic impact of in‐hospital and post‐discharge heart failure in patients with acute myocardial infarction: a nationwide analysis using data from the Cardiovascular Disease in Norway (CVDNOR) project. J Am Heart Assoc 2017;6:e005277.
- Shouval R, Hadanny A, Shlomo N, et al. Machine learning for prediction of 30‐day mortality after ST elevation myocardial infarction: an Acute Coronary Syndrome Israeli Survey data mining study. Int J Cardiol 2017;246:7–13.
- Smilowitz NR, Feit F. The history of primary angioplasty and stenting for acute myocardial infarction. Curr Cardiol Rep 2016;18:5.
- Jernberg T, Johanson P, Held C, et al. Association between adoption of evidencebased treatment and survival for patients with ST-elevation myocardial infarction. JAMA 2011; 305:1677–84.
- Puymirat E, Simon T, Steg PG, et al. Association of changes in clinical characteristics and management with improvement in survival among patients with STelevation myocardial infarction. JAMA 2012; 308:998–1006.
- Roger VL. Epidemiology of heart failure. Circ Res 2013; 113:646–59.
- Prastaro M, Pirozzi E, Gaibazzi N, et al. Expert review on the prognostic role of echocardiography after myocardial infarction. J Am SocEchocardiogr 2017;30:431–43.
- Kruszewski K, Scott AE, Barclay JL, et al. Noninvasive assessment of left ventricular filling pressure after acute myocardial infarction: a prospective study of the relative prognostic utility of clinical assessment, echocardiography, and B‐type natriuretic peptide. Am Heart J 2010;159:47–54.
- Picano E, Pellikka PA. Ultrasound of extravascular lung water: a new standard for pulmonary congestion. Eur Heart J 2016;37:2097–140.
- Mebazaa A, Yilmaz MB, Levy P, et al. Recommendations on prehospital and early hospital management of acute heart failure: a consensus paper from the Heart Failure Association of the European Society of Cardiology, the European Society of Emergency Medicine and the Society of Academic Emergency Medicine. Eur Heart J 2015;36:1958–66.
- Lancellotti P, Price S, Edvardsen T, et al. The use of echocardiography in acute cardiovascular care: recommendations of the European Association of Cardiovascular Imaging and the Acute Cardiovascular Care Association. Eur Heart J Cardiovasc Imaging 2015;16:119–46.
- Jambrik Z, Monti S, Coppola V, et al. Usefulness of ultrasound lung comets as a nonradiologic sign of extravascularlung water. Am J Cardiol 2004; 93:1265–70.
- Miglioranza MH, Gargani L, Sant’Anna RT, et al. Lung ultrasound for the evaluation of pulmonary congestion in outpatients: a comparison with clinical assessment, natriuretic peptides, and echocardiography. J Am Coll Cardiol Img 2013;6:1141–51.
- Platz E, Lewis EF, Uno H, PeckJ, et al. Detection and prognostic value of pulmonary congestion by lung ultrasound in ambulatory heart failure patients. Eur Heart J 2016;37:1244–51.
- Bedetti G, Gargani L, Sicari R, et al. Comparison of prognosticvalue of echographic risk score with the Thrombolysis in Myocardial Infarction (TIMI) and Global Registry in Acute Coronary Events (GRACE) risk scores in acute coronary syndrome. Am J Cardiol 2010;106:1709–16.
- Кобалава Ж.Д., Сафарова А.Ф., Соловьева А.Е. и др. Легочный застой по данным ультразвукового исследования у пациентов с декомпенсацией сердечной недостаточности. Кардиология 2019;59(8):5-14 [Kobalava ZD, Safarova AF, Soloveva AE, et al. Pulmonary congestion assessed by lung ultrasound in decompensated heart failure. Kardiologiya 2019;59(8):5-14 (In Russ.)].
- Agricola E, Picano E, Oppizzi M, et al. Assessment of stress-induced pulmonary interstitialedema by chest ultrasound during exercise echo-cardiography and its correlation with left ventric-ular function. J Am Soc Echocardiogr 2006;19:457–63.
- Scali MC, Cortigiani L, Simionuc A, et al. Exercise-induced B-lines identify worse functional and prognostic stage in heart failure patients with depressed left ventricular function. Eur J Heart Fail 2017;19:1468–78.
- Simonovic D, Coiro S, Carluccio E, et al. Exercise elicits dy-namic changes in extravascular lung water andhemodynamic congestion in heart failure patients with preserved ejection fraction [letter]. Eur J Heart Fail 2018;21:1366–9.
- Reddy YNV, Obokata M, Wiley B, et al. The haemodynamic basis of lung congestion during exercise in heart failure with preserved ejection fraction. Eur Heart J 2019;40:3721–30.
- Ibanez B, James S, Agewall S, et al, ESC Scientific Document Group, 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Europ Heart J 2018;39(2):119–77.
- Collet J.-P., Thiele H, Barbato E, et al, ESC Scientific Document Group. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC), Europ Heart J 2020;ehaa575.
- Scali MC, Zagatina A, Simova I, et al. B-lines with lung ultrasound: the optimal scan technique at rest and during stress Ultrasound Med Biol 2017;43:2558–66. Picano E, Scali MC, Ciampi Q, Lichtenstein D. Lung ultrasound for the cardiologist. JACC Imaging 2018;12:381–90.
- Scali MC, Zagatina A, Ciampi Q, et al; Stress Echo 2020 Study Group of the Italian Society of Echocardiography and Cardiovascular Imaging. Lung ultrasound and pulmonary congestion during stress echocardiography. JACC Cardiovasc Imaging 2020;13(10):2085-95.
- Knudsen CW, Omland T, Clopton P, et al. Diagnostic value of B‐type natriuretic peptide and chest radiographic findings in patients with acute dyspnea. Am J Med 2004;116:363–8.
- Collins SP, Lindsell CJ, Storrow AB, et al. Prevalence of negative chest radiography results in the emergency department patient with decompensated heart failure. Ann Emerg Med 2006;47:13–8.
- McMurray JJ, Adamopoulos S, Anker SD, et al. ESC guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: the Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Eur J Heart Fail 2012;14:803–69.
- Wooten WM, Shaffer LET, Hamilton LA. Bedside ultrasound versus chest radiography for detection of pulmonary edema: A prospective cohort study. J Ultrasound Med 2019;38:967–73.
- Xirouchaki N, Magkanas E, Vaporidi K, et al. Lung ultrasound in critically ill patients: comparison with bedside chest radiography. Intensive Care Med 2011;37: 1488–93.
- Pivetta E, Goffi A, Lupia E, et al. Lung ultrasound‐implemented diagnosis of acute decompensated heart failure in the Emergency Department – a SIMEU multicenter study. Chest 2015;148:202–10.
- Pivetta E, Goffi A, Nazerian P. Lung ultrasound integrated with clinical assessment for the diagnosis of acute decompensated heart failure in the emergency department: a randomized controlled trial. Eur J Heart Fail 2019;21:754–66.
- Gargani L, Lionetti V, Di Cristofano C, et al. Early detection of acute lung injury uncoupled to hypoxemia in pigs using ultrasound lung comets. Crit Care Med 2007;35:2769–74.
- Halperin BD, Feeley TW, Mihm FG, et al. Evaluation of the portable chest roentgenogram for quantitating extravascular lung water in critically ill adults. Chest 1985;88:649–52.
- Ryan TJ, Anderson JL, Antman EM, et al. ACC/AHA guidelines for the management of patients with acute myocardial infarction. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee on Management of Acute Myocardial Infarction). J Am Coll Cardiol 1996;28:1328-428.
- Plata VM, Cote C, Cabral H, et al. The 6-min walk distance: change over time and value as a predictor of survival in severe COPD. Eur Respir J 2004; 23:28–33.
- Anderson J, Dal Corso S. Reproducibility of the six-minute walk test and Glittre ADL-test in patients hospitalized for acute and exacerbated chronic lung disease. Braz J Phys Ther 2015;19:235–42.
- Cahalin LP, Mathier NA, Semigran M, et al. The six-minute walk test predicts peak oxygen uptake and survival in patients with advanced heart failure. Chest 1996;110:325–32.
- Santos BFA, Souza HCD, Miranda APB, et al. Performance in the 6-minute walk test and postoperative pulmonary complications in pulmonary surgery: an observational study. Braz J Phys Ther 2016;20(1):66–72.
- Diniz LS, Neves VR, Starke AC, et al. Safety of early performance of the sixminute walk test following acute myocardial infarction: a cross-sectional study. Braz J Phys Ther 2017;21(3):167-74.
- Sancho AG, Bacelar SC, Cader SA. Significance of in-hospital evaluation of functional capacity in acute coronary syndrome. Rev Bras Cardiol 2011;24(5): 282–290.
- Ramírez Meléndez A, Arias Vázquez PI, Lucatero Lecona I, Luna Garza R. Correlation between the six-minute walk test and maximal exercise test in patients with type ii diabetes mellitus. Rehabilitacion (Madr) 2019;53(1):2-7.
- Yang F, Wang Q, Zhi G, et al. The application of lung ultrasound in acute de‐compensated heart failure in heart failure with pre‐ served and reduced ejection fraction. Echocardiography 2017;34:1462–9.
- Møller JE, Hillis GS, Oh JK, et al. Wall motion score index and ejection fraction for risk stratification after acute myocardial infarction. Am Heart J 2006;151:419–25.
- Jarnert C, Edner M, Persson HE. Prognosis in myocardial infarction patients with heart failure and normal or mildly impaired systolic function. Int J Cardiol 2007;117:184–90.
- Bauters C, Fertim M, Delhaye, et al. Late recovery in left ventricular systolic function after discharge of patients with a first anterior myocardial infarction. Arch Cardiovasc Dis 2010;103:538–45.
