Оценка качества жизни больных гранулематозом с полиангиитом с поражением верхних дыхательных путей
Оценить показатели качества жизни у пациентов с поражением верхних дыхательных путей (ВДП) в рамках гранулематоза с полиангиитом (ГПА), используя тест оценки исхода болезней носа и околоносовых пазух (опросник Sino-Nasal Outcome Test-22, SNOT-22).
В исследование были включены 160 пациентов. У 60 из них был диагностирован ГПА с поражением ВДП, в соответствии с критериями Американской коллегии ревматологов (1990 г.) и номенклатурой, принятой на конференции в Чапел-Хилле в 2012 г. Медиана длительности болезни составила 87 (49; 143) мес. В контрольную группу вошли 100 пациентов со следующими заболеваниями: искривление перегородки носа, вазомоторный ринит, полипозный риносинусит и гипертрофический ринит. Все пациенты прошли анкетирование с использованием русскоязычной версии опросника SNOT-22.
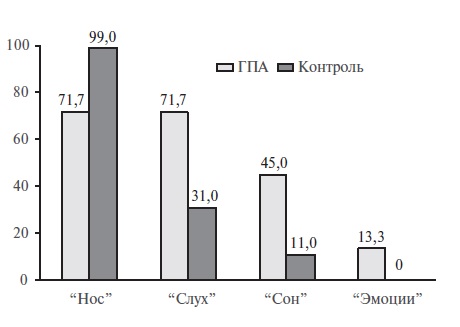
Умеренное ухудшение показателей качества жизни было выявлено как у пациентов с ГПА, так и больных контрольной группы. Медиана суммарного балла составила 36 (22, 55) и 46 (38, 54), соответственно (p=0,003). Медиана суммы баллов по домену “Нос” в группе ГПА также была достоверно ниже, чем в контрольной группе – 12 (8; 18) и 23 (19; 26), соответственно (p<0,001), как и ее вклад в общую сумму баллов – 36% (25; 45) и 50% (42; 56) (p<0,001). Пациенты с ГПА считали наиболее важными симптомами утомляемость (40,0%), снижение работоспособности (37,7%), заложенность носа (33,3%), густое отделяемое из носа (31,7%), стекание слизи по задней стенке глотки (31,7%) и заложенность ушей (26,7%). Симптомы из домена “Нос” выбрали в качестве наиболее важных 43 (71,7%) пациента с ГПА и 99 (99,0%) пациентов контрольной группы, из домена “Слух” – 27 (45,0%) и 11 (11,0%), соответственно, из домена “Сон” – 43 (71,7%) и 31 (31,0%), а из домена “Эмоции” – 8 (13,3%) и 0 (все p<0,001).
Умеренное ухудшение качества жизни у пациентов с ГПА и поражением ВДП сохраняется в течение многих лет после начала болезни даже при отсутствии активности системного васкулита.
Гранулематоз с полиангиитом (ГПА) – это системное аутоиммунное заболевание, которое характеризуется наличием гранулематозного воспаления в тканях дыхательных путей и других органов, а также некротизирующим васкулитом сосудов мелкого и среднего калибра (капилляров, венул, артериол и артерий) [1]. Вместе с микроскопическим полиангиитом и эозинофильным гранулематозом с полиангиитом ГПА относится к АНЦА-ассоциированным васкулитам. Поражение верхних дыхательных путей (ВДП) – это одно из наиболее распространенных проявлений АНЦА-ассоциированных васкулитов, причем при ГПА частота вовлечения ВДП в патологический процесс достигает 95% [2,3]. Гранулематозное воспаление, развивающееся в верхних дыхательных путях, вызывает язвенно-некротическое поражение слизистой оболочки, а также очаговую костно-хрящевую деструкцию, приводящую к необратимым структурным изменениям.
В оториноларингологии оценка качества жизни является распространенной практикой, однако качество жизни ревматологических пациентов, имеющих поражение ВДП в рамках системного заболевания, изу чено недостаточно. Целью настоящего исследования была оценка качества жизни пациентов с поражением ВДП в рамках ГПА с помощью опросника SNOT-22.
Материал и методы
В исследование включали пациентов с ГПА, которые наблюдаются в клинике им. Е.М. Тареева. Диагноз ГПА устанавливали в соответствии с критериями Американской коллегии ревматологов 1990 г. [2] и номенклатурой, принятой на конференции в Чапел-Хилле в 2012 г. [5]. Наличие поражения ВДП в рамках основного заболевания было подтверждено данными анамнеза, результатами оториноларингологического и рентгенологического обследований. Контрольную группу составили пациенты с заболеваниями ЛОР-органов, проходившие обследование в клинике оториноларингологогии Сеченовского университета. Из этой группы исключали пациентов с системными аутоиммунными заболеваниями.
Всем пациентам была проведена оценка качества жизни с использованием русскоязычной версии опросника SNOT22. Все пациенты дали информированное согласие на участие в клиническом исследовании и полностью ответили на предложенные вопросы.
SNOT-22 является оценочной шкалой, утвержденной для использования у пациентов с хроническим риносинуситом. В ходе заполнения опросника пациентам предлагают оценить степень выраженности 22 типичных симптомов заболеваний носа и околоносовых пазух по 6-балльной психометрической шкале Лайкерта (от 0 – вообще не беспокоит до 6 – крайне беспокоит). Диапазон суммарного балла составляет от 0 до 110 (более высокое значение индекса указывает на худшее качество жизни). Дополнительно пациенты могут выделить 5 преобладающих клинических симптомов, которые оказывают наиболее выраженное негативное влияние на качество их жизни.
Статистическая обработка полученных результатов проводилась в программе SPSS Statistics 23 (IBM, США) с использованием базовых методов описательной статистики. Качественные признаки представлены в виде долей в %. Значимость различий качественных признаков в группах оценивали при помощи непараметрического критерия хиквадрат Пирсона, а при ожидаемой частоте признака 5 и менее – с помощью точного критерия Фишера. Нормальность распределения количественных показателей проверяли при помощи критерия Шапиро-Уилка. При распределении, отличающемся от нормального, результаты представляли в виде медианы (Ме) с интерквартильным размахом (25 и 75 перцентили). Количественные показатели сравнивали с помощью критерия Манна-Уитни. Различия считали статистически значимыми при p<0,05.
Результаты
Демографическая и клиническая характеристика пациентов. В исследование были включены 60 больных ГПА с поражением ВДП, включая некротизирующий ринит у 52, хронический синусит у 51, деструкцию стенок околоносовых паузх у 29 и перфорацию носовой перегородки у 21 (71,7% женщин, медиана возраста 57,5 лет) (табл. 1). Медиана длительности ААВ составила 87 (49; 143) мес. У большинства пациентов имелась ремиссия системного васкулита. Контрольную группу составили 100 пациентов (41,0% женщин, медиана возраста 31,0 год). У 73 из них в качестве основного заболевания было диагностировано искривление перегородки носа, у 11 – вазомоторный ринит, у 9 – полипозный риносинусит, у 7 – гипертрофический ринит.
Средний суммарный балл и сумма баллов по отдельным доменам. Медиана суммарного балла по опроснику SNOT-22 у пациентов с ГПА составила 36,0 (22,3; 54,8), а у пациентов с заболеваниями ЛОР-органов – 46,0 (38,3; 54,0) (p=0,003) (табл. 1).
| Показатели | ГПА, n = 60 | Контроль, n = 100 | p |
|---|---|---|---|
| Мужчины, n (%) | 17 (28,3) | 59 (59,0) | <0,001 |
| Возраст, годы | 57,5 (41,5; 64,8) | 31,0 (27,0; 40,0) | <0,001 |
| Cумма баллов по опроснику SNOT-22 | 36,0 (22,3; 54,8) | 46 (38,3; 54,0) | 0,003 |
| Сумма баллов по домену "Нос" | 12,0 (8,0; 18,0) | 23,0 (19,0; 26,0) | <0,001 |
| % от общей суммы баллов | 35,5 (25,3; 44,5) | 50,0 (42,2; 56,4) | <0,001 |
| Сумма баллов по домену "Слух" | 4,0 (2,0; 8,0) | 6,0 (3,0; 8,0) | 0,068 |
| % от общей суммы баллов | 12,6 (6,9; 18,4) | 13,0 (8,1; 16,2) | 0,856 |
| Сумма баллов по домену "Сон" | 15,0 (9,0; 24,8) | 15,0 (11,3; 19,0) | 0,361 |
| % от общей суммы баллов | 43,1 (36,3; 51,4) | 31,0 (24,8; 38,0) | <0,001 |
| Сумма баллов по домену "Эмоции" | 2,0 (0; 4,0) | 2,0 (1,0; 4,0) | 0,374 |
| % от общей суммы баллов | 5,2 (0; 9,3) | 5,1 (2,6; 8,1) | 0,935 |
Нами также была подсчитана сумма баллов по каждому из доменов опросника SNOT-22: домен "Нос" (пункты 1-7, 12), домен "Слух" (пункты 8-11), домен "Сон" (пункты 13-20) и домен "Эмоции" (пункты 2122). Медиана суммы баллов по домену "Нос" в группе ГПА оказалась ниже, чем в группе контроля – 12,0 (8,0, 18,0) и 23,0 (19,0, 26,0) (p<0,001), соответственно, как и ее вклад в общую сумму баллов – 35,5% (25,3, 44,5) и 50,0% (42,2, 56,4), соответственно (p<0,001). У пациентов с ГПА наибольший вклад в общую сумму вносил балл по домену "Сон" – 43,1% (36,3, 51,4) против 31,0% (24,8, 38,0) в контрольной группе (p<0,001). По остальным доменам медиана суммарного балла и его вклад в общую сумму баллов достоверно не отличались между группами.
Проявления, расцененные пациентами как наиболее важные. Пациентов с ГПА больше всего беспокоили утомляемость (40,0%), снижение работоспособности (37,7%), заложенность носа (33,3%), густое отделяемое из носа (31,7%), стекание слизи по задней стенке глотки (31,7%) и заложенность ушей (26,7%) (табл. 2). В контрольной группе пациенты чаще всего выделяли заложенность носа (72,0%) и желание высморкаться (60,0%), в то время как остальные симптомы беспокоили опрошенных пациентов гораздо в меньшей степени.
| Показатели | ГПА, n = 60 | Контроль, n = 100 | p |
|---|---|---|---|
| 1. Желание высморкаться | 11 (18,3) | 60 (60,0) | <0,001 |
| 2. Заложенность носа | 20 (33,3) | 72 (72,0) | <0,001 |
| 3. Чихание | 1 (1,7) | 22 (22,0) | <0,001 |
| 4. Водянистые выделения из носа | 6 (10,0) | 21 (21,0) | 0,072 |
| 5. Кашель | 9 (15,0) | 7 (7,0) | 0,102 |
| 6. Стекание слизи по задней стенке глотки | 19 (31,7) | 6 (6,0) | <0,001 |
| 7. Густое отделяемое из носа | 19 (31,7) | 5 (5,0) | <0,001 |
| 12. Снижение обоняния/вкуса | 11 (18,3) | 15 (15,0) | 0,58 |
| Хотя бы один пункт из домена "Нос" | 43 (71,7) | 99 (99,0) | <0,001 |
| 8. Заложенность ушей | 16 (26,7) | 16 (26,7) | <0,001 |
| 9. Головокружение | 8 (13,3) | 5 (5,0) | 0,076 |
| 11. Боль в лице/ощущение давления | 7 (11,7) | 2 (2,0) | 0,027 |
| Хотя бы один пункт из домена "Слух" | 27 (45,0) | 11 (11,0) | <0,001 |
| 13. Трудности при засыпании | 8 (13,3) | 15 (15,0) | 0,771 |
| 14. Ночные пробуждения | 11 (18,3) | 16 (16,0) | 0,703 |
| 15. Нехватка полноценного ночного сна | 9 (15,0) | 11 (11,0) | 0,459 |
| 16. Чувство разбитости по утрам | 12 (20,0) | 9 (9,0) | 0,046 |
| 17. Утомляемость | 24 (40,0) | 0 | <0,001 |
| 18. Снижение работоспособности | 19 (37,7) | 1 (1,0) | <0,001 |
| 19. Снижение концентрации внимания | 9 (15,0) | 1 (1,0) | 0,001 |
| 20. Разочарование/тревога/раздражительность | 11 (18,3) | 0 | <0,001 |
| Хотя бы один пункт из домена "Сон" | 43 (71,7) | 31 (31,0) | <0,001 |
| 21. Печаль/уныние | 6 (10,0) | 0 | 0,002 |
| 22. Растерянность | 3 (5,0) | 0 | 0,051 |
| Хотя бы один пункт из домена "Эмоции" | 8 (13,3) | 0 | <0,001 |
Кроме этого, мы оценили долю пациентов, которые посчитали особенно важным хотябы одно проявление в каждом из 4 описанных выше доменов. Симптомы из домена "Нос" выбрали 43 (71,7%) пациента с ГПА и 99 (99,0%) пациентов из контрольной группы, из домена "Слух" – 27 (45,0%) и 11 (11,0%), соответственно, из домена "Сон" – 43 (71,7%) и 31 (31,0%), а из домена "Эмоции" – 8 (13,3%) и 0 (рис. 1). Различия между группами были высоко достоверными (все p<0,001).
Обсуждение
Результаты нашего исследования показали, что у больных ГПА с поражением ВДП умеренное ухудшение качества жизни сохраняется в течение многих лет (медиана наблюдения около 7 лет) после появления первых симптомов, в том числе при отсутствии активности заболевания.
Вовлечение в патологический процесс ВДП при ГПА является одним из важнейших проявлений заболевания. Зачастую симптомы со стороны ВДП оказываются первыми и в течение длительного времени остаются единственными признаками системного заболевания, приводя к развитию необратимых структурных изменений носа и пазух. Эти проявления значительно снижают качество жизни пациентов с АНЦА-ассоциированными васкулитами. Srouji и соавт. показали, что в 40% случаев симптомы со стороны ВДП субъективно ощущаются пациентами тяжелее, чем любые другие проявления системного заболевания [6].
Наиболее подробно в научной литературе описаны особенности поражения ВДП при ГПА [7-10]. Кли нические проявления поражения ВДП при этом АНЦАассоциированном васкулите чаще всего включают в себя наличие сухих корочек и атрофии слизистой оболочки в носовых ходах (69%), признаки хронического риносинусита (61%), затруднение носового дыхания (58%) и кровянистые выделения из носа (52%) [9]. При компьютерной томографии выявляют утолщение слизистой оболочки носа (87,7%), костную деструкцию (59,9%) и эрозивные изменения носовой перегородки (59,4%) [10]. Перфорация хрящевого отдела перегородки носа наблюдается в 33% случаев и может привести к ослаблению хрящевого скелета, вызывая формирование седловидной деформации наружного носа, частота которой достигает 23% среди пациентов с ГПА [9].
Следует отметить, что поражение ВДП наблюдается и при других АНЦА-васкулитах. При микроскопическом полиангиите симптомы со стороны ВДП встречаются гораздо реже и обычно менее выражены, чем при ГПА (вследствие отсутствия гранулематозного воспаления и костной деструкции), а при эозинофильном гранулематозе с полиангиитом они представлены в основном хроническим аллергическим ринитом и полипозным риносинуситом. Соответственно, включение в исследование пациентов с другими АНЦА-ассоциированными васкулитами привело бы к снижению однородности выборки и могло отразиться на результатах сравнения с контрольной группой пациентов с заболеваниями ЛОР-органов.
Опросник SNOT-22 является общепризнанным методом исследования качества жизни пациентов с поражением ЛОР-органов. Наряду с другими подобными методиками, он позволяет оценить различные аспекты качества жизни этих пациентов, а также их их динамику на фоне лечения, например, после проведения хирургических вмешательств. SNOT-22 [11] представляет собой модификацию его предыдущей версии (SNOT-20), разработанной в 1996 году J. Piccirillo и соавт. [12]. В систематизированном обзоре, проведенном Rudmik и соавт. [13], представлено 15 опросников, предназначенных для изучения качества жизни пациентов с хроническим риносинуситом. Самыми высокими качеством и психометрическими свойствами обладали SNOT-22, Questionnaire of Olfactory Disorders (QOD) и Sinusitis Control Test (SCT). Ранее Morley и соавт. [14], основываясь на оценке имеющихся опросников, также пришли к выводу, что SNOT-22 является наиболее подходящим инструментом с точки зрения надежности, достоверности, оперативности и простоты использования. Опросник SNOT-22 переведен на 65 языков и в том числе был успешно валидирован для использования у русскоговорящих пациентов [15]. Он широко используется в работах отечественных авторов, занимающихся изучением ЛОР-заболеваний [16-18].
В научной литературе получило распространение разделение симптомов, которые описывает опросник SNOT-22, на определенные группы (домены), характеризующие тот или иной аспект качества жизни пациентов. Так, Sedaghat и соавт. выделили 4 больших домена: проявления со стороны носа ("Нос"), органа слуха ("Слух"), а также симптомы, определяющие качество сна ("Сон") и психоэмоциональное состояние ("Эмоции") [19]. Впоследствии обоснованность такой группировки симптомов была подтверждена в крупных когортных исследованиях, которые проводились в США [20] и Европе [21]. Разделение субъективных жалоб на домены позволяет точнее оценить вклад каждого из них в общее снижение качества жизни вследствие основного заболевания, сопровождающегося поражением носа и околоносовых пазух.
Среди пациентов с ГПА субъективная оценка качества жизни в целом оказалась выше, чем среди пациентов с заболеваниями ЛОР-органов, что, вероятно, объясняется отсутствием активности системного васкулита у большинства обследованных пациентов. При этом у больных с АНЦА-ассоциированным васкулитом наибольший вклад в общую сумму вносил домен, связанный с нарушением сна, в то время как у пациентов с изолированными ЛОР-заболеваниями наибольшее значение имели симптомы со стороны носа и околоносовых пазух. Вероятно, это связано с тем, что качество жизни пациентов с системным васкулитом определяется не только поражением ВДП, но и другими проявлениями заболевания, а также возможными нежелательными эффектами иммуносупрессивной терапии. Этим может объясняться значение таких неспецифических симптомов, как утомляемость и снижение работоспособности. Кроме того, некоторые симптомы из доменов "Сон" и "Эмоции" могут быть обусловлены не ощущением какого-либо физического дискомфорта, а тревогой пациентов относительно состояния своего здоровья. Аналогичные предположения были ранее высказаны Dejaco и соавт. [21]. Nanayakkara и соавт. подтвердили наличие корреляции между SNOT-22 и Госпитальной шкалой тревоги и депрессии (Hospital Anxiety and Depression Scale, HADS) у пациентов с хроническим риносинуситом как в отношении суммарного балла, так и изолированно по двум упомянутым выше доменам, что указывает на необходимость комплексной оценки получаемых результатов [22].
У пациентов с ГПА спектр жалоб был значительно шире, чем у пациентов контрольной группы. Скорее всего, это также обусловлено системностью патологического процесса при АНЦА-ассоциированном васкулите. При этом "важные" жалобы не всегда получали максимальные баллы за степень их непосредственной выраженности, что наблюдалось в обеих группах.
Заключение
Результаты нашего исследования свидетельствуют о том, что умеренное ухудшение качества жизни у пациентов с ГПА и поражением ВДП сохраняется в течение многих лет после начала болезни даже при отсутствии активности системного васкулита. Больные ГПА с поражением ВДП в целом оценивали свое качество жизни выше, чем пациенты с изолированной патологией ЛОР-органов, что, вероятно, объяснялось отсутствием активности системного васкулита у большинства обследованных пациентов. При ГПА отмечено более значительное разнообразие симптомов, расцениваемых пациентами как особенно важные. Поражение ВДП является одним из самых частых клинических проявлений ГПА. Тем не менее, поздний диагноз АНЦА-ассоциированного васкулита способствует усугублению симптоматики и развитию необратимых структурных изменений ВДП. Поэтому необычные или персистирующие на фоне стандартного лечения симптомы со стороны ВДП требуют особенно высокой настороженности со стороны ЛОР-врачей и исключения ГПА, что позволит своевременно начать иммуносупрессивную терапию и тем самым избежать развития необратимых изменений, стойко снижающих качество жизни таких пациентов.
Используемые источники
- Jennette JC, Falk RJ, Andrassy K, et al. Nomenclature of systemic vasculitides: The proposal of an international consensus conference. Arthritis Rheum 1994;37:187-92.
- Fauci AS, Haynes BF, Katz P, Wolff SM. Wegener’s granulomatosis: prospective clinical and therapeutic experience with 85 patients for 21 years. Ann Intern Med 1983;98:76-85.
- Новиков П.И., Моисеев С.В., Кузнецова Е.И. и др. Изменения течения заболевания и прогноза гранулематоза с полиангиитом (Вегенера): результаты 40-летнего наблюдения. Клин фармакол тер 2014;1:32-7 [Novikov PI, Moiseev SV, Kuznetsova EI, et al. Changes in the clinical course and prognosis of granulomatosis with polyangiitis (Wegener’s) over 40 years. Klinicheskaya farmakologiya i terapiya = Clin Pharmacol Ther 2014;1:32-6 (In Russ.)].
- Rao JK, Allen NB, Pincus T. Limitations of the 1990 American College of Rheumatology classification criteria in the diagnosis of vasculitis. Ann Intern Med 1998;129:345-52.
- Jennette JC, Falk R, Bacon P, et al. 2012 revised international Chapel Hill consensus conference nomenclature of vasculitides. Arthritis Rheum 2013;65:1-11.
- Srouji IA, Andrews P, Edwards C, et al. General and rhinosinusitis-related quality of life in patients with Wegener’s granulomatosis. Laryngoscope 2006;116:1621-5.
- Wojciechowska J, Krajewski W, Krajewski P, Krecicki T. Granulomatosis with polyangiitis in otolaryngologist practice: a review of current knowledge. Clin Exp Otorhinolaryngol 2016;9:8-13.
- Report of the Rhinosinusitis Task Force Committee Meeting. Alexandria, Virginia, August 17, 1996. Otolaryngol Head Neck Surg 1997;117(3 Pt 2):1-68.
- Cannady SB, Batra PS, Koening C, et al. Sinonasal Wegener granulomatosis: a single-institution experience with 120 cases. Laryngoscope 2009;119(4):757-61.
- D'Anza B, Langford CA, Sindwani R. Sinonasal imaging findings in granulomatosis with polyangiitis (Wegener granulomatosis): A systematic review. Am J Rhinol Allergy 2017;31(1):16-21.
- Hopkins C, Gillett S, Slack R, et al. Psychometric validity of the 22-item Sinonasal Outcome Test. Clin Otolaryngol 2009;34(5):447-54.
- Piccirillo JF, Merritt MG Jr, Richards ML. Psychometric and clinimetric validity of the 20-Item Sino-Nasal Outcome Test (SNOT-20). Otolaryngol Head Neck Surg 2002;126(1):41-7.
- Rudmik L, Hopkins C, Peters A, et al. Patient-reported outcome measures for adult chronic rhinosinusitis: A systematic review and quality assessment. J Allergy Clin Immunol 2015;136(6):1532–40.
- Morley AD, Sharp HR. A review of sinonasal outcome scoring systems - which is best? Clin Otolaryngol 2006;31(2):103–9.
- Eisenbach N, Matot S, Nemet A, et al. Sino-nasal outcome test-22: Cross-cultural adaptation and validation in Russian speaking patients. Clin Otolaryngol 2020;45(3):350-6.
- Попов И.Б., Щербаков Д.А., Тырык О.Б., Алексанян Т.А. Новый взляд на лечение полипозного риносинусита. Вестник оториноларингологии 2020;85(3):48-51 [Popov IB, Shcherbakov DA, Tyryk OB, Aleksanyan TA. New approach to treatment of polypous rhinosinusitis. Vestnik otorinolaringologii 2020;85(3):48–51 (In Russ.)].
- Щербаков Д. А., Кротова А. С., Алексанян Т. А. Модификация способа закрытия дефекта медиальной стенки верхнечелюстной пазухи. Вестник оториноларингологии. 2020;85(2):37-40 [Shcherbakov DA, Krotova AS, Aleksanyan ТА. Modification of the method for closing the defect of the medial wall of the maxillary sinus. Vestnik otorinolaringologii 2020;85(2):37-40. (In Russ.)].
- Красножен В.Н., Халитов Р.Р., Щербаков Д.А. Комбинированный доступ в хирургии кист верхнечелюстной пазухи. Российская ринология 2021; 29(1):12-6 [Krasnozhen VN, Khalitov RR, Shcherbakov DA. Two-way approach to the maxillary sinus: a novel surgical route to approach to maxillary sinus cysts. Russian Rhinology 2021;29(1):12-6 (In Russ.)].
- Sedaghat AR, Gray ST, Caradonna SD, Caradonna DS. Clustering of chronic rhinosinusitis symptomatology reveals novel associations with objective clinical and demographic characteristics. Am J Rhinol Allergy 2015;29(2):100-5.
- Feng AL, Wesely NC, Hoehle LP, et al. A validated model for the 22-item SinoNasal Outcome Test subdomain structure in chronic rhinosinusitis. Int Forum Allergy Rhinol 2017;7(12):1140-8.
- Dejaco D, Riedl D, Huber A, et al. The SNOT-22 factorial structure in European patients with chronic rhinosinusitis: new clinical insights. Eur Arch Otorhinolaryngol 2019;276(5):1355-65.
- Nanayakkara JP, Igwe C, Roberts D, Hopkins C. The impact of mental health on chronic rhinosinusitis symptom scores. Eur Arch Otorhinolaryngol 2013;270(4):1361-4.
