Социально-экономическое бремя нежелательных эффектов парацетамола в Российской Федерации за 10 лет
Оценка социально-экономического бремени нежелательных эффектов парацетамола.
Нежелательные лекарственные реакции (НЛР) при применении парацетамола анализировали с помощью национальной базы данных “Фармаконадзор”. При оценке бремени учитывали прямые медицинские затраты (оплата законченного случая стационарного лечения, нахождение в палате реанимации и интенсивной терапии, вызов бригады скорой помощи) и прямые немедицинские затраты (выплата пособий по листку нетрудоспособности). Источником информации о ценах служили тарифы ОМС и прайс-листы государственных и коммерческих клиник.
В зависимости от сценария (“лучший” – развитие нежелательной лекарственной реакции (НЛР), требующей стационарного лечения, “основной” – развитие НЛР, требующей стационарного лечения пациента и вызова бригады скорой медицинской помощи, “худший” – развитие НЛР, требующей стационарного лечения, а также вызова бригады скорой медицинской помощи и нахождения пациента в ОРИТ) социально-экономическое бремя НЛР при применении парацетамола в РФ за десять лет составило 13 млн руб., 16 млн руб. и 27 млн руб., соответственно.
Даже при условии “худшего” сценария затраты на лечение НЛР при применении парацетамола не превышали затраты на лекарственное средство, которые за 10-летний период составили около 8 млрд. руб.
Выделяют два основных метода оценки бремени заболеваний для общества. Первый метод был предложен Всемирной организацией здравоохранения (ВОЗ) в 1990 г. и представляет собой концепцию глобального бремени болезни. Второй предполагает оценку социально-экономической составляющей влияния заболеваний на общество. Исследования второго типа позволяют структурировать затраты, определить их основные компоненты и проанализировать взаимосвязи [1]. Мы попытались рассчитать социально-экономическое бремя нежелательных лекарственных реакций (НЛР), возникающих при применении одного из наиболее востребованных лекарственных средств – ацетаминофена (парацетамола), который имеет широкий перечень показаний и отпускается без рецепта [2]. Хотя клиническая эффективность парацетамола не вызывает сомнений, тем не менее, даже кратковременное его применение в низких дозах может привести к развитию НЛР, частота которых достигает 25% [3].
Следует подчеркнуть, что развитие НЛР ассоциировано с дополнительными экономическими потерями, включая дополнительные койко-дни, консультации специалистов, дополнительное лекарственное обеспечение [4]. Оценке затрат системы здравоохранения при применении лекарственных средств (ЛС) посвящены фармакоэпидемиологические исследования, в которых чаще всего оцениваются затраты на лечение конкретных заболеваний [5]. С этой целью проводят анализ "затраты–эффективность", анализ "минимизации затрат" или анализ "затраты–полезность". В качестве инструментов для расчетов используются показатели распространенности того или иного заболевания, например, на основании национальных регистров или эпидемиологических исследований [6].
Целью исследования была оценка социально-экономического бремени НЛР при применении парацетамола в РФ по данным национальной базы данных "Фармаконадзор".
Материал и методы
Для оценки распространенности НЛР были использованы данные национальной системы "Фармаконадзор" (Автоматизированная информационная система Росздравнадзора – АИС РЗН) за 10-летний период (с 2010 по 2020 г.). Внесение информации в АИС РЗН осуществляется на основании Федерального закона от 12.04.2010 г. No61-ФЗ (ред. от 03.04.2020 г.) "Об обращении лекарственных средств", статья 64 "Фармаконадзор". С апреля 2019 г. НЛР кодируются с использованием классификатора MedDRA (Medical Dictionary for Drug Regulatory Affairs) с указанием системно-органного класса возникшей реакции. Кроме того, указываются контактное лицо, предоставившее информацию, международное непатентованное наименование препарата, вызвавшего НЛР, его дозировка, даты начала и окончания терапии, степень достоверности причинно-следственной связи события с применением лекарственного препарата, данные о сопутствующей терапии, результаты пробы с повторным назначением (rechallenge) и отменой подозреваемого препарата (если применимо). В соответствии с рекомендациями Всемирной Организации Здравоохранения (ВОЗ), минимальный объем информации, который необходимо указывать, включает в себя тяжесть НЛР и наличие критерия(ев) серьезности [7].
Для оценки стоимости НЛР оценивали прямые медицинские затраты, прямые немедицинские затраты и непрямые затраты. Прямые медицинские затраты включали в себя затраты на парацетамол и затраты на стационарую помощь при возникновении НЛР. За период 2010-2020 гг. по данным, предоставленным ООО Айкьювиа Солюшнс (IQVIA) [8], была выгружена и проанализирована информация об объемах потребления всех торговых наименований парацетамола, реализованных в Российской Федерации.
С 2013 года в РФ внедрена система расчета оплаты медицинской помощи из средств обязательного медицинского страхования путем классификации заболеваний по клинико-статистическим группам (КСГ). КСГ – группа заболеваний, относящихся к одному профилю медицинской помощи и сходных по используемым методам диагностики и лечения пациентов и средней ресурсоемкости (стоимость, структура затрат и набор используемых ресурсов). Кроме того, для расчетов может использоваться такое понятие как клинико-профильная группа (КПГ) – группа КСГ и (или) отдельных заболеваний, объединенных одним профилем медицинской помощи [9]. В группу таких заболеваний вошли только те состояния, которые требуют стационарного наблюдения. Для них были выработаны тарифы для оценки осложнений лекарственной терапии [10]. Прямые немедицинские затраты – затраты на выплату листов нетрудоспособности, непрямые затраты – недополученный внутренний валовый продукт (ВВП).
Все НЛР, отраженные в АИС РЗН, имеют один (или несколько) из регламентированных федеральным законодательством критериев серьезности (61 ФЗ, статья 64 "Фармаконадзор"). В настоящей публикации авторами статьи было условно принято допущение о возможности развития каждого из критериев серьезности НЛР в рамках "лучшего" сценария (развитие НЛР, требующей стационарного лечения пациента), "основного" сценария (развитие НЛР, ассоциированной со стационарным лечением и вызовом бригады скорой медицинской помощи) и "худшего" сценария (развитие НЛР, требующей стационарного лечения, а также вызова бригады скорой медицинской помощи и нахождения пациента в отделении реанимации и интенсивной терапии – ОРИТ). Возможное развитие того или иного сценария может сопровождаться рядом дополнительных назначений ЛС, консультациями специалистов, пролонгацией нахождения в стационаре или оказанием медицинской помощи в условиях ОРИТ (рис. 1) [11].
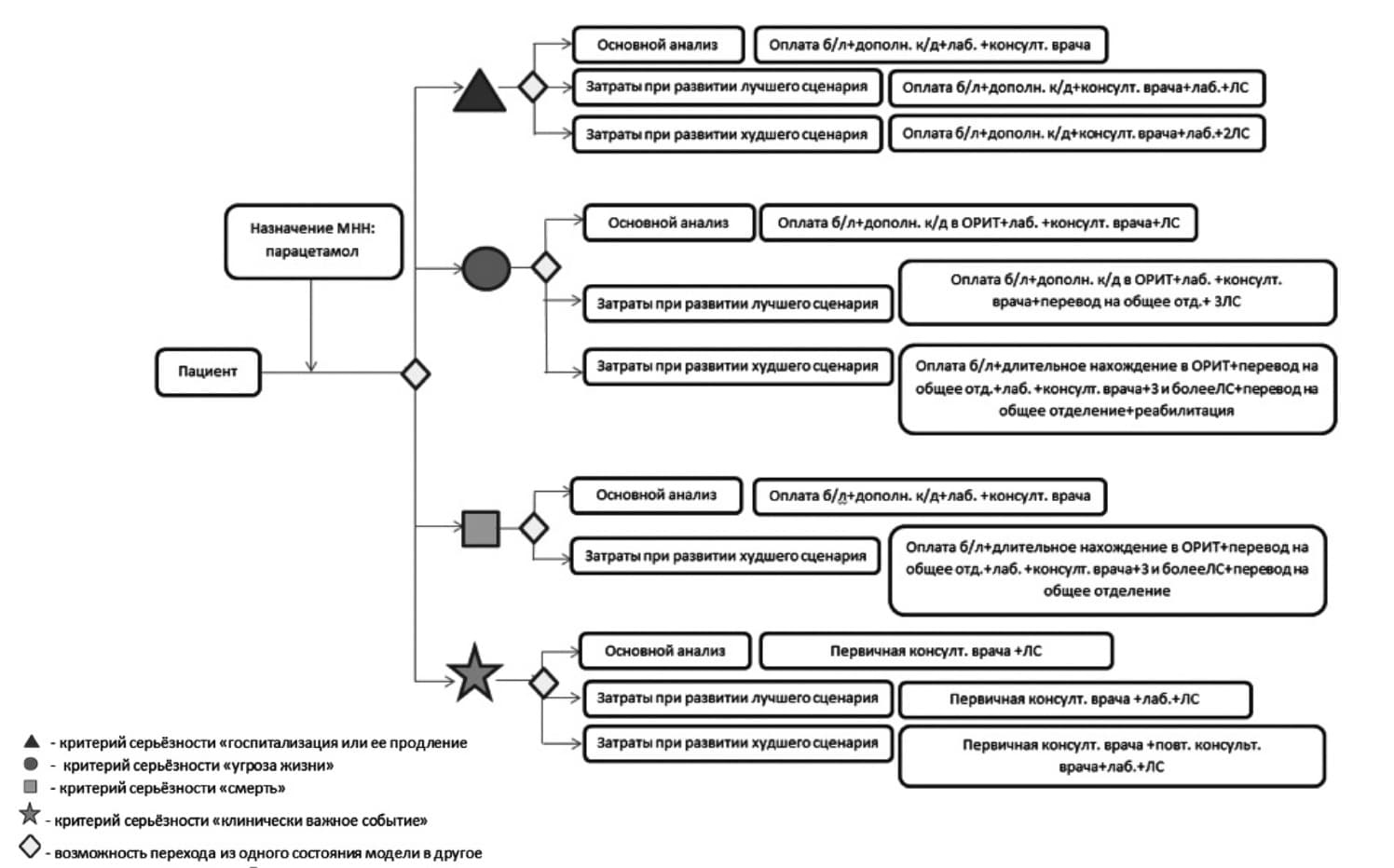
Как видно из данных, представленных на рис. 1, при возникновении НЛР, ассоциированной с одним из нескольких заявленных критериев серьезности, возможно развитие ряда событий:
– "госпитализация или ее продление" – в зависимости от "лучшего", "основного" или "худшего" сценариев стоимость обеспечения НЛР может складываться из медицинских затрат на оплату листа нетрудоспособности, койко дней, нахождение пациента в ОРИТ, проведение дополнительных консультаций лечащего врача, назначение дополнительного лабораторного обследования и назначение от одного до нескольких ЛС. Ввиду того, что зарегистрированные НЛР не закодированы в соответствии с международной классификацией болезней (МКБ-10), а представлены в виде симптомов и синдромов, то не всегда представляется возможным оценить вопросы дополнительного лекарственного обеспечения.
– "угроза жизни" – помимо перечня, указанного применительно к критерию серьезности "госпитализация и ее продление", к стоимости обеспечения НЛР присоединяется также нахождение пациента в ОРИТ. Кроме того, стоит подчеркнуть тот факт, что нахождение в ОРИТ сопровождается назначением, как минимум, трех и более дополнительных ЛС, а после перевода в общее отделение требуется реабилитация пациентов;
– "смерть" – расходы системы обязательного медицинского страхования будут представлять собой два возможных состояния модели – это "основной анализ", а также "худший сценарий". Стоимость обеспечения НЛР в краткосрочной перспективе будет складываться из прямых медицинских затрат, сопоставимых с критерием серьезности "угроза жизни". Второй значимый вклад в бремя НЛР, ассоциированных с данным критерием, вносят непрямые медицинские затраты, связанные с показателем смертности населения;
– "клинически важное событие" – данный критерий может быть зафиксирован как на стационарном, так и на амбулаторном этапах, ввиду чего в рамках настоящего исследования учет койко-дней не применим. Данный критерий, как минимум, ассоциирован с дополнительной консультацией лечащего врача, а также назначением дополнительного лекарственного обеспечения. В то же время критерий серьезности "клинически важное событие" рекомендован для внесения в соответствии с международными требованиями к фармаконадзору, но не регламентирован национальным государственным стандартом [12,13]. В свете вышесказанного в настоящей публикации данный критерий не учитывался.
Для дальнейшего расчета стоимости медицинских услуг использовали тарифы системы обязательного медицинского страхования (ОМС) и, при необходимости, прейскуранты государственных и частных медицинских организаций [14]. Ввиду того, что для расчета стоимости обеспечения НЛР используется КСГ, в анализ вошли только те события из АИС, которые имеют критерии, соответствующие случаям госпитализации – т.е. это критерий серьезности "смерть" и "госпитализация или ее продление". Это продиктовано особенностями формирования КСГ, где основным параметром, определяющим стоимость законченного случая, является факт стационарного лечения пациента (либо в условиях круглосуточного стационара, либо в условиях дневного стационара). Кроме того, в расчетах учтен факт вызова скорой медицинской помощи за счет средств ОМС, составляющий в 2020 г. 2 713,4 руб. [14]. Также учитывали стоимость одного законченного случая стационарного лечения пациента согласно методическим рекомендациям Федерального фонда обязательного медицинского страхования с учетом базовой ставки и коэффициента затратоемкости при оказании медицинской помощи в условиях круглосуточного стационара [14]. В 2020 г. стоимость законченного случая госпитализации в условиях круглосуточного стационара составляла, в том числе в федеральных медицинских организациях, 25 617,3 руб. [15].
Результаты
По данным Г.И. Сыраевой и соавт. [16], общее количество спонтанных сообщений о НЛР при применении нестероидных противовоспалительных средств, а также парацетамола и метамизола, в 2010–2020 гг. в АИС составило 20 088. [16]. Лидирующую позицию по количеству спонтанных сообщений занимал парацетамол (3328; 19,7%), на втором месте находился метамизол (1875; 11,1%), на третьем – ибупрофен (1726; 10,2%).
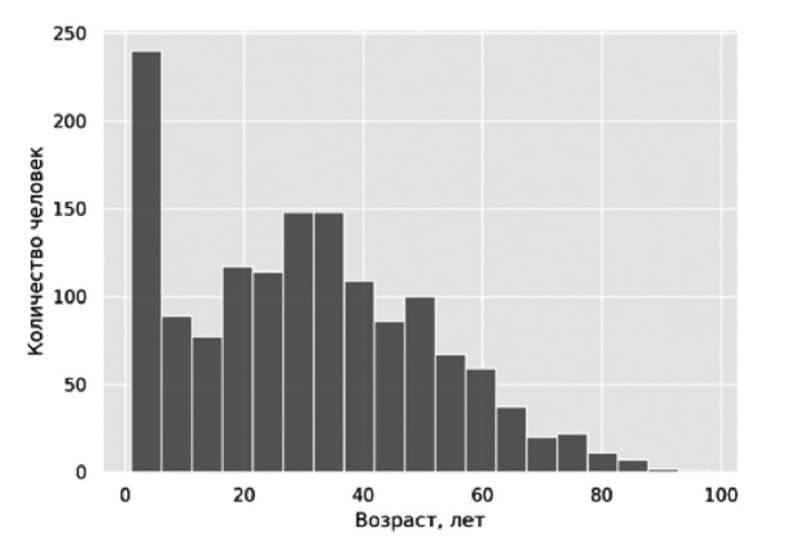
В рамках проведенного анализа были идентифицированы валидные сообщения о НЛР при применении парацетамола. Общее их количество составило 2416 (корректно указаны критерии серьезности, в качестве лекарственного средства указан парацетамол, есть данные о лице, предоставившем сведения в АИС РЗН и пр.). Как видно из данных, представленных на рис. 2, НЛР при применении парацетамола преимущественно были зарегистрированы в педиатрической популяции. Минимальный возраст пациентов составил 1 месяц, максимальный – 98 лет, медиана – 43,8 лет. Среди пациентов было 1321 (53,2%) мужчина и 770 (33,3%) женщин. В 325 (13,5%) сообщениях пол не был указан.
Прямые медицинские затраты. По количеству реализованных упаковок парацетамол находился на втором месте среди изученных препаратов (на первом месте – ацетилсалициловая кислота) [17]. Как видно из данных, представленных в таблице 1, суммарное количество реализованных упаковок парацетамола, как и общее его потребление в граммах, за 10-летний период имело тенденцию к увеличению. Затраты на парацетамол с 2010 по 2020 г. увеличились практически в 3,5 раза с 446 803 795,1 руб. в 2010 г. до 1 692 945 607,62 руб. в 2020 г.) и целом за 10 лет составили 7 730 561 960,30 руб.
| Год | Розничный и коммерческий рынок, уп. | Общее потребление ЛС (г), внутрь | Общее потребление ЛС (г), парентерально | Сумма оптовых продаж, руб. |
|---|---|---|---|---|
| 2010 | 70 234 844 | 341 166 881,7 | 26 364 | 446 803 795,1 |
| 2011 | 76 507 007 | 369 779 946,4 | 78 678 | 457 929 583,2 |
| 2012 | 66 405 138 | 326 478 447,4 | 68 520 | 452 372 862,8 |
| 2013 | 64 019 511 | 343 098 381,1 | 70 574 | 521 797 073,8 |
| 2014 | 58 816 401 | 342 510 075,7 | 84 207 | 537 957 741,1 |
| 2015 | 56 449 983 | 348 190 504,3 | 97 723 | 629 641 031,5 |
| 2016 | 58 998 235 | 373 773 500,9 | 70 508 | 703 788 070,1 |
| 2017 | 59 170 865 | 396 223 724,6 | 131 522 | 753 598 862,3 |
| 2018 | 54 021 443 | 370 168 909,7 | 114 151 | 737 675 626,24 |
| 2019 | 52 390 023 | 360 612 648,3 | 96 980 | 796 051 706,5 |
| 2020 | 78 731 349 | 592 659 790,2 | 32 746 | 1 692 945 607,62 |
| Итого | – | – | – | 7 730 561 960,3 |
Затраты на стационарное лечение. Был проведен расчет стоимости в зависимости от тарификации по КСГ зарегистрированных НЛР при применении парацетамола с критериями серьезности "угроза жизни", "смерть" либо "госпитализация или ее продление" [18]. Моделирование осуществляли по заявленному ранее алгоритму: "лучший" сценарий подразумевал законченный случай стационарного лечения с учетом количества зарегистрированных случаев НЛР без вызова СМП, основной анализ учитывал законченный случай госпитализации и вызов бригады СМП, "худший" сценарий подразумевал таке нахождение пациента в ОРИТ. В настоящей публикации учитывали реанимацию первой категории сложности, т.е. пребывание в ОРИТ до 24 ч включительно (код тарифа КСГ 431010).
Были идентифицированы и объединены сходные НЛР, которые в соответствии с кодировщиком MedDRA v.23.0 относились к одному системно-органному классу (System Organ Class – SOC). Общее количество спонтанных сообщений с критериями серьезности "смерть" и "госпитализация или ее продление" составило 835. В рамках проведенного анализа выделены следующие пять лидирующих SOC: 1) Нарушения со стороны кожи и подкожной клетчатки [код 10040785] – 400 (47,9%), 2) Общие нарушения и реакции в месте введения [код 10018065] – 90 (10,8%), 3) Нарушения со стороны нервной системы [код 10029205] – 74 (8,7%), 4) Желудочно-кишечные нарушения [код 10017947] – 64 (7,7%), 5) Нарушения со стороны печени и желчевыводящих путей [код 10019805] – 48 (5,7%).
Были зарегистрированы также 2 НЛР (0,4%), относящиеся к SOC "Гиперчувствительность к лекарственному препарату" [код 10013700], однако соответствующий КСГ подобрать не удалось, поэтому данная реакция не учитывалась.
Общая стоимость лечения НЛР при применении парацетамола за 10-летний период в рамках "лучшего" сценария составила 10 277 410,60 руб., при основном анализе – 13 108 219, 20 руб., в рамках "худшего" сценария – 24 683 842,36 руб.
Прямые немедицинские затраты. Выборка пациентов, у которых наблюдались НЛР при применении парацетамола, была неоднородной. С одной стороны, медиана их возраста составила 43,8 лет, но, с другой стороны, в выборке была достаточно большой доля детей раннего возраста. В связи с этим при проведении расчетов было допущено получение листа нетрудоспособности хотя бы одним из родителей (родственников), осуществляющим уход за ребенком. Ориентировочные сроки временной нетрудоспособности представлены в табл. 2. Расходы на обеспечение листа нетрудоспособности могут быть рассчитаны с учетом минимального количества дней временной нетрудоспособности, хотя при необходимости может быть проведена врачебная комиссия (или медико-социальная экспертиза) для увеличения продолжительности листа нетрудоспособности. Пособие по временной нетрудоспособности с 1 января 2020 года, рассчитанное на основании минимального размера оплаты труда (МРОТ), составляло при страховом стаже более 8 лет 100%, или 398,79 руб., при страховом стаже от 5 до 8 лет – 80%, или 319,03 руб., при стаже менее 5 лет – 60%, или 239,27 руб. [18]. В рамках настоящего исследования были использованы минимальные показатели, т.е. расчет стоимости листа нетрудоспособности проводился с учетом минимального срока листа нетрудоспособности и минимального трудового стажа пациента. Суммарно все прямые немедицинские затраты составили 2 693 701,66 руб.
| МКБ-10 (описание НЛР в АИС РЗН) | Длительность врем. нетрудоспособности, дни | Количество случаев в АИС РЗН | Стоимость ЛН, руб. |
|---|---|---|---|
| Примечание: НЛР – нежелательная лекарственная реакция, МКБ-10 – международная классификация болезней десятого пересмотра, ВН – временная нетрудоспособность, ЛН – лист нетрудоспособности, НП – не применимо. *В зависимости от тяжести состояния возможно проведение врачебной комиссии для продления сроков госпитализации. **Не регламентировано законодательно, расчет исходя из минимального срока госпитализации 3 дня | |||
| Т78.3 Ангионевротический отек ("Отек ангионевротический", "Отек губ", "Отек полости рта", "Ангиоотек", "Отек лица") | ≥10 дней* | 136 | 325 407,2 |
| L50 Крапивница: L50.0 – аллергическая ("Крапивница острая", "Крапивница") | 10-12 | 148 | 354 119,6 |
| F48.0 Астенический синдром ("Слабость") | 15-20 | 52 | 186 630,6 |
| R57.1 Гиповолемический шок ("Гиповолемический шок") | ≥10 дней* | 40 | 95 708,0 |
| R42 Головокружение и нарушение устойчивости ("Головокружение") | ≥10 дней* | 40 | 95 708,0 |
| R21 Сыпь и другие неспецифические кожные высыпания ("Кожная сыпь", "Сыпь", "Сыпь геморрагическая", "Сыпь зудящая") | 10-12 | 58 | 138 776,6 |
| L29.9 Зуд неуточненный ("Зуд кожи") | 15-30 | 56 | 200 986,8 |
| К75.2 Неспецифический реактивный гепатит ("Лекарственный гепатит", "Токсический гепатит", "Гепатотоксичность", "Медикоментозное поражение печени", "Желтуха", "Повышение АЛТ", "Печеночная недостаточность") | 45-60 | 55 | 592 193,3 |
| Т42 Отравление седативными и снотворными средствами ("Применение ЛС с целью суицида") | 35-50* | 27 | 175 863,45 |
| R11 Тошнота и рвота ("Рвота") | 3** | 60 | 43 068,6 |
| T78.2 Анафилактический шок неуточненный ("Шок анафилактический") | ≥10 дней* | 19 | 45 461,3 |
| L30.9 Дерматит неуточненный ("Дерматит аллергический") | 10-12 | 14 | 33 497,8 |
| N17.9 Острая почечная недостаточность неуточненная ("Недостаточность почечная острая") | 20-30 | 11 | 52 639,4 |
| T78.4 Аллергия неуточненная ("Реакция аллергическая") | 10-12 | 10 | 23 927,0 |
| G43.0 Мигрень без ауры (простая мигрень) ("Головная боль") | 3-5 | 10 | 7 178,1 |
| N00 Острый нефритический синдром ("Нефрит интерстициальный") | 60-90 | 9 | 129 205,8 |
| R 65.3 Полиорганная недостаточность ("Полиорганная недостаточность") | 80* | 8 | 153 132,8 |
| L51.1 Синдром Стивенса Джонсона ("Синдром Стивенса Джонсона") | 21-24 | 8 | 40 197,4 |
| D69.6. Тромбоцитопения неуточненная ("Тромбоцитопения") | 3** | 8 | 5 742,5 |
| R53 Недомогание и утомляемость ("Вялость") | 3** | 10 | 7 178,1 |
| G92 Токсическая энцефалопатия ("Нейротоксичность", "Энцефалопатия", "Энцефалопатия токсическая") | 30-60 | 24 | 172 274,4 |
| R99 Другие неточно обозначенные и неуточненные причины смерти ("Смерть") | НП | 8 | НП |
| D72.8 Другие уточненные нарушения белых кровяных клеток ("Лейкопения") | 3** | 7 | 5 024,7 |
| I95.9 Гипотензия неуточненная ("Снижение артериального давления") | 7-10 | 6 | 10 049,3 |
| R10.4 Другие и неуточненные боли в области живота ("Боль в животе") | 3** | 3 | 2 153,4 |
| T88.7 Патологическая реакция на лекарственное средство или медикаменты неуточненная ("Гиперчувствительность") | 3** | 2 | 1 435,6 |
| K25 Язва желудка ("Язва желудка") | 45-60 | 1 | 10 767,5 |
| R79.9 Отклонение от нормы химического состава крови неуточненное ("Панцитопения") | 3** | 1 | 717,8 |
| F04-F06 Преходящее психическое расстройство в связи с органическим заболеванием мозга: органический амнестический синдром, делирий и другие психические расстройства ("Галлюцинации", "Бред", "Псхомоторная заторможенность") | 15-20 | 4 | 14 356,2 |
Непрямые затраты. В 47% случаев НЛР закончились выздоровлением без последствий, в 32% – улучшением состояния, в 5% – смертью, в 1% – выздоровлением с последствием. В 4% случаев состояние осталось без изменений, а в 11% – информация отсутствовала (не известно/не применимо). Таким образом, недополученный внутренний валовый продукт (ВВП), связанный с такими событиями, как инвалидизация или уход за недееспособным членом семьи, практически не вносит вклада в оценку социально-экономического бремени.
Социально-экономическое бремя. Социально-экономическое бремя НЛР при применении парацетамола за 10 лет (прямые медицинские и немедицинские затраты) составило в "лучшем" сценарии 12 971 112,26 руб., при основном анализе – 15 801 920,86 руб., в "худшем" сценарии – 27 377 544,02 руб. Даже при условии "худшего" сценария эти затраты не превышали затраты на препарат, которые за 10-летний период составили 7 730 561 960,3 руб.
Обсуждение
Экономические потери, связанные с НЛР, могут быть измерены как в краткосрочной, так и в долгосрочной перспективах, а также могут быть потенциально прогнозируемыми. Оценка затрат позволяет определить приоритеты в закупках тех или иных ЛС в зависимости от профиля их безопасности. В краткосрочной перспективе экономические затраты могут, например, включать в себя стоимость дополнительного лекарственного обеспечения, дополнительных койко-дней в связи с пролонгацией госпитализации, консультаций специалистов и др. При анализе основных причин НЛР можно определить секторы здравоохранения, требующие вмешательства. Таким образом, оценив ключевые показатели экономических затрат от нерационального назначения ЛС, можно эффективно управлять системой общественного здравоохранения.
В последние десятилетия происходит преобразование систем лекарственного обеспечения граждан. Цель модернизации состоит в том, чтобы сформировать формуляр, который предусматривает, какие лекарства покрываются общим медицинским страхованием и при каких обстоятельствах [19] Это связано с тем, что ряд фармакоэкономических исследований, а также данные литературных обзоров указывают на то, что экономические затраты государства на покрытие расходов на нерациональное потребления ЛС (не по назначению, самолечение, некорректная продолжительность лечения, ошибки в выборе дозировки и др.) могут быть сопоставимы с затратами на лечение заболевания, по поводу которого назначалось конкретное ЛС [20]. В свою очередь, это определяет необходимость в системном анализе практики применения ЛС и расходов. Результаты такого анализа позволяют понять, соответствуют ли общие расходы на ЛС установленному бюджету, связан ли перерасход или недостаточное освоение бюджета с какими-либо определенными препаратами, согласуется ли использование ЛС с ожидаемой или желаемой эффективностью лечения.
Результаты настоящего анализа показывают, что назначение парацетамола в Российской Федерации сопряжено со значительными материальными затратами на лечение НЛР. Расходы большей частью ассоциированы с оплатой законченных случаев госпитализации в условиях круглосуточного стационара и ОРИТ для лечения НЛР со стороны кожи и подкожных структур. Следует подчеркнуть, что в национальной базе фигурируют такие сообщения как "синдром Стивенса Джонсона", "полиорганная недостаточность", ряд событий ассоциирован с шоковыми состояниями, которые в соответствии с КСГ являются самыми дорогостоящими по системе тарификации ОМС. Кроме того, для ряда НЛР исход указан как "смерть" (5% от всех сообщений) и "выздоровление с последствиями" (1% от всех сообщений), т.е. можно предположить, что данные события повлекли за собой затраты в долгосрочной перспективе.
Настоящее исследование имеет ряд ограничений. Распространенность НЛР при применении ЛС взята из национальной системы "Фармаконадзор". С 2010 по 2020 г. общее количество спонтанных сообщений о НЛР при применении нестероидных противовоспалительных препаратов составило 20 088, в том числе 3328 (19,7%) при лечении парацетамолом. В соответствии с рекомендациями ВОЗ, критерием эффективности системы репортирования при применении метода спонтанных сообщений условно считается показатель 100 сообщений на 1000 врачей в год (показатель, характерный для Великобритании, Канады, Швеции, Австралии, Новой Зеландии), или примерно 600 сообщений на 1 млн жителей [21]. Таким образом, можно сделать заключение о том, что количество внесенных спонтанных сообщений в АИС РЗН в отношении парацетамола является относительно низким и не отражает истинного количества событий.
Кроме того, при моделировании учитывали только два критерия серьезности, в то время как в АИС РЗН вносится 6 критериев. Данное ограничение объясняется тем фактом, что при расчете стоимости с учетом КСГ и коэффициента затратоемкости должен учитываться факт законченного случая госпитализации в рамках дневного либо круглосуточного стационара. Таким образом, в расчеты не были включены события, связанные с выплатами из системы ОМС при оказании первичной медико-социальной помощи на этапе амбулаторного ведения пациентов. Следующим ограничением является тот факт, что при анализе реестра НЛР типы реакций были закодированы репортерами (лицами, предоставившими сведения в АИС РЗН) с использованием международного классификатора MedDRA, термины которого не всегда находят отражение в других системах кодирования, в частности МКБ-10 и КСГ. В связи с этим часть терминов была заменена на синонимы или же не вошла в анализ ввиду невозможности подбора аналога. По той же причине не представляется возможным оценить необходимость дополнительного лекарственного обеспечения, так как исключается применение национальных рекомендации по ведению той или иной нозологии.
Заключение
Затраты на закупки парацетамола с 2010 по 2020 г. увеличились в несколько раз и за 10 лет составили в целом 7 730 561 960,3 руб. Социально-экономическое бремя НЛР при применении парацетамола с учетом прямых медицинских и немедицинских затрат в "лучшем" сценарии составило 12 971 112,26 руб., при основном анализе – 15 801 920,86 руб., в "худшем" сценарии – 27 377 544,02 руб. При этом прямые затраты на лечение НЛР составляли, соответственно, 0,13%, 0,17% и 0,32% от затрат на фармакотерапию парацетамолом, что указывает на экономическую оправданность применения парацетамола. Серьезные НЛР при лечении парацетамолом чаще встречались у детей. Основным системноорганным классом, по которому поступали спонтанные сообщения о серьезных НЛР ("госпитализация или ее продление" или "смерть"), были кожа и подкожные структуры.
Используемые источники
Авторский коллектив выражает благодарность ООО “Айкьювиа Солюшнс” за предоставление данных для настоящей публикации.- Колбин А.С., Гомон Ю.М., Балыкина Ю.Е. и др. Социально-экономическое и глобальное бремя COVID-19. Качественная клиническая практика 2021;1:24-34 [Kolbin AS, Gomon YuM, Balykina YuE, et al. Socioeconomic and global burden of COVID-19. Kachestvennaya Klinicheskaya Praktika = Good Clinical Practice 2021;1:24-34 (In Russ.)].
- Вельц Н.Ю., Букатина Т.М., Журавлева Е.О. и др. К вопросу о безопасности применения нестероидных противовоспалительных препаратов. Безопасность и риск фармакотерапии 2018;6(3):123-9. [Velts NYu, Bukatina TM, Zhuravleva EO, et al. On the issue of safety of non-steroidal anti-inflammatory drugs. Safety and Risk of Pharmacotherapy 2018;6(3):123-9 (In Russ).].
- Журавлева М.В., Кукес В.Г., Прокофьев А.Б. и др. Рациональное применение НПВП – баланс эффективности и безопасности (обзор литературы). Международный журнал прикладных и фундаментальных исследований 2016:6(4):687-96 [Zhuravleva MV, Kukes VG, Prokofiev AB, et al. Rational use of NSAIDs - balance of efficiency and safety. International Journal of Applied and Fundamental Research 2016;6(4):687-96 (In Russ.)].
- Ernst F, Grizzle A. Drug-related morbidity and mortality: updating the cost-of-illness model. J Amer Pharmac Assoc 2001;1(2):192-9.
- Лила А.М., Древаль Р.О., Шипицын В.В. Оценка организации медицинской помощи и лекарственного обеспечения при ревматических заболеваниях и социально-экономического бремени этих болезней в Российской Федерации. Современная ревматология 2018;12(3):112-9 [Lila AM, Dreval RО, Shipitsyn VV. Assessment of organization of medical care and drug provision for patients with rheumatic diseases, and the socioeconomic burden of these diseases in the Russian Federation. Modern Rheumatology Journal 2018;12(3):112-9 (In Russ.)].
- Филиппова А.В., Колбин А.С., Вербицкая Е.В. и др. Вопросы безопасности лекарственных средств моноклональных антител, применяемых в ревматологии. Качественная клиническая практика 2019;3:44-52 [Philippova AV, Kolbin AS, Verbitskaya EV, et al. Safety issues of monoclonal antibodies used in rheumatology. Kachestvennaya Klinicheskaya Praktika = Good Clinical Practice 2019;3:44-52 (In Russ.)].
- WHO.int. https://www.who.int/ru. Ссылка активна на 27.03.2022;
- Iqvia.com. Аналитические материалы и публикации IQvia Solutions LLC/ https://www.iqvia.com/ru-ru/locations/russia/publications. Ссылка активна на 27.03.2022;
- Сура М.В. Клинико-статистические группы в системе ОМС. Возможности оплаты медицинской помощи пациентам, нуждающимся в назначении генно-инженерной биологической терапии. Медицинские технологии. Оценка и выбор 2016:1(23):24-34 [Sura MV. Clinical and statistical groups in the CHI system. Possibilities of payment for medical care to patients who need the appointment of genetically engineered biological therapy. Medical Technologies. Evaluation and Choice 2016:1(23):24-34 (In Russ.)].
- Сыраева Г.И., Колбин А.С., Матвеев А.В., Панежина В.С. Сравнительный обзор методологий оценки стоимости нежелательных лекарственных реакций в Российской Федерации и Бразилии. Фармация и фармакология 2020;8(5):336-44 [Syraeva GI, Kolbin AS, Matveev AV, Panezhina VS. Comparative review of methodologies for estimating the cost of adverse drug reactions in the Russian federation and Brazil. Pharmacy & Pharmacology 2020;8(5):336-44 (In Russ.)].
- Куликов А.Ю., Нгуен Т.Т., Тихомирова А.Д. Методология моделирования в фармакоэкономике. Фармакоэкономика. Современная фармакоэкономика и фармакоэпидемиология 2011;4:8-15.
- Федеральный закон Российской Федерации от 12.04.2010 г. №61-ФЗ (ред. от 03.04.2020 г.) “Об обращении лекарственных средств”, статья 64 “Фармаконадзор”.
- Правила надлежащей практики фармаконадзора Евразийского экономического союза, утвержденных решением Совета ЕЭК 03.11.2016 г., вступивших в силу 06.05.2017 г. https://docs.cntd.ru/document/456026106. Ссылка активна на 27.03.2022;
- Генеральное тарифное соглашение ОМС, 2021 год. URL: https://spboms.ru/page/docs Ссылка активна на 27.03.2022;
- Постановления правительства РФ о государственных гарантиях оказания бесплатной медицинской помощи URL: http://government.ru/search Ссылка активна на 27.03.2022.
- Курсов С.В., Никонов В.В. Циклооксигеназа: физиологические эффекты, действие ингибиторов и перспективы дальнейшего использования парацетамола. Медицина неотложных состояний 2016;76:27-35 [Kursov SV, Nikonov VV. Medicina neotlozhnyh sostoyanij 2016;76:27-35 (In Russ.)].
- Сыраева Г.И., Колбин А.С. Нежелательные лекарственные реакции нестероидных противовоспалительных средств: данные национальной базы за 10 лет. Качественная Клиническая Практика 2021;(4):16-26 [Syraeva GI, Kolbin AS. Nonsteroidal anti-inflammatory drugs’ adverse drug reactions: 10 years of national database data. Kachestvennaya Klinicheskaya Praktika = Good Clinical Practice 2021;4:16-26 (In Russ.)].
- Размер пособий по временной нетрудоспособности (с 1 января 2021 года) URL: https://base.garant.ru/5202892/ Ссылка активна на 27.03.2022;.
- Хафизьянова Р.Х., Бурыкин И.М., Алеева Г.Н. Совершенствование системы оплаты за медицинскую помощь на основе федеральных стандартов и клинико-статистических групп. Казань: Отечество, 2012, 62 с.
- Мурашко М.А., Пархоменко Д.В., Асецкая И.Л. и др.. Актуальные вопросы мониторинга безопасности лекарственных средств в Российской Федерации. Акушерство и гинекология 2015;2:72-80. [Murashko MA, Parkhomenko DV, Asetskaya IL, et al. Topical issues of drug safety monitoring in the Russian Federation. Obstetrics and gynecology 20152:72-80 (In Russ.)].
- Aagaard L, Strandell J, Melskens L, et al. Global patterns of adverse drug reactions over a decade – analyses of spontaneous reports to VigiBase. Drug Saf 2012;35(12):1171-82.
