Сопоставление правильности применения трех жидкостных дозирующих ингаляторов у пациентов с ХОБЛ и бронхиальной астмой
В респираторной медицине эффективность ингаляционных препаратов в значительной степени зависит от правильности применения ингаляторов, которая в клинических исследованиях варьировалась в широких пределах.
Оценка правильности применения дозирующего аэрозольного ингалятора (ДАИ), ДАИ Рапихалер и ингалятора Респимат у пациентов с хронической обструктивной болезнью легких (ХОБЛ) и бронхиальной астмой (БА) и изучение факторов, влияющих на технику ингаляций.
В наблюдательное неинтервенционное исследование были включены 208 пациентов, в том числе 100 – с ХОБЛ и 108 – с БА. Правильность применения ингаляторов оценивали до прочтения пациентом инструкции (т.е. на основании интуиции или предшествующего личного опыта), после прочтения инструкции и после обучения технике ингаляции врачом-исследователем.
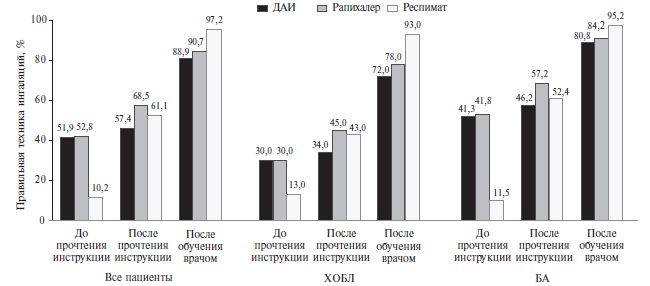
Частота правильного использования ДАИ, Рапихалера и Респимата у пациентов с ХОБЛ на интуитивном уровне составляла 30,0%, 30,0% и 11,5%, соответственно, после прочтения инструкции – 34,0%, 45,0% и 43,0%, а после обучения врачом – 72,0%,78,0% и 93,0%. Для больных БА эти показатели составили 51,9%, 52,8% и 10,2%; 57,4%, 68,5% и 61,1%; 88,9%, 90,7% и 97,2%, соответственно. Для всех устройств частой критической ошибкой было невыполнение задержки дыхания после глубокого спокойного вдоха. Когнитивные нарушения, возраст старше 65 лет, снижение зрения и дисфункция суставов рук негативно влияли на правильность ингаляций.
ДАИ остается сложным для пациентов ингалятором. Усовершенствованный ДАИ Рапихалер был сопоставим с ДАИ по изученным критериям правильного проведения ингаляций. Высокотехнологичное устройство Респимат было сложным для первичного использования пациентами с ХОБЛ и БА, но квалифицированное обучение позволяло достичь правильной техники в 93,5-100% случаев. Только личное обучение медицинским работником пациентов обеспечивает правильность применения ингаляторов.
Национальные и международные (GOLD и GINA) клинические рекомендации по диагностике и лечению хронической обструктивной болезни легких (ХОБЛ) и бронхиальной астмы (БА) ставят правильность выбора средств доставки лекарственных веществ в дыхательные пути и оптимальный выбор устройства для каждого пациента на одно из первых мест среди задач по достижению контроля над заболеванием, снижению частоты обострений и смертности. В этих документах рекомендуется назначать ингаляторы только после того, как пациенты прошли обучение по использованию устройства и показали удовлетворительную технику ингаляции [1-4].
В настоящее время в клинической практики применяются различные ингаляторы, которые значительно отличаются по технике использования, способности к координации вдоха и развития минимально необходимого инспираторного потока [5]. Дозирующие аэрозольные ингаляторы (ДАИ) широко используются в лечении ХОБЛ и БА, а этим устройствам отдают предпочтение многие пациенты с БА, особенно прошедшие обучение медицинским работником [6]. Современным жидкостным ингалятором, создающим медленно перемещающееся и длительно существующее мелкодисперсное облако, является Респимат. При его применении эффективность доставки лекарственного вещества не зависит от использования спейсера [7].
Целью исследования была оценка правильности применения ДАИ, ДАИ Рапихалер и ингалятора Респимат у пациентов с ХОБЛ и БА и изучение факторов, влияющих на технику ингаляций.
Материал и методы
В наблюдательное неинтервенционное исследование включали пациентов с ХОБЛ и БА, нуждавшихся в ингаляционном применении лекарственных средств. Протокол исследования был одобрен локальным этическим комитетом Казанского государственного медицинского университета Минздрава России. Врач-исследователь проводил сбор анамнеза, физическое обследование, фиксировал лабораторные данные, параметры спирометрии форсированного выдоха, сатурацию. Оценивали наличие тремора рук визуально, нарушение функции суставов кисти по методике В.Н.Царева и соавт. (Патент № 2233144 C1 Российская Федерация, 2022), нарушение зрения (ношение очков), нарушение слуха (жалобы пациента и снижение восприятия шепотной речи) и когнитивную функцию с помощью теста слежения – Trail Making Test [8].
До включения в исследование у пациентов выясняли отношение к ДАИ (удобное или неудобное устройство). Приверженность к врачебным назначениям оценивали с помощью вопросника Т.В. Фофановой и соавт. [9]. Паци енты с ХОБЛ заполняли вопросники mMRC (Modified Medical Research Council Dyspnea Scale) и CAT (Оценочный тест COPD Assessment Test), рекомендованные федеральными клиническими рекомендациями по ХОБЛ и глобальной инициативой GOLD [1,3]. Пациенты с БА заполняли вопросники ACQ (Asthma ControlQuestionnaire) и ACT (Asthma Control Test), рекомендованные федеральными клиническими рекомендациями по БА и глобальной инициативой GINA. Контроль над БА оценивали по критериям GINA [2,4].
Все пациенты использовали ингаляторы в один день. Дозирующий аэрозольный ингалятор не имел никаких отличительных знаков. Все устройства не содержали активного вещества. Оценка правильности применения ДАИ основывалась на наличии следующих действий пациента: снятие защитного колпачка перед ингаляцией, нажатие на баллончик перед ингаляцией, выполнение координированного с нажатием спокойного глубокого вдоха и задержка дыхания после ингаляции. При оценке Рапихалера добавляли вопрос о встряхивании устройства перед использованием. Оценка Респимата включала в себя взведение пружины и своевременность нажатия на клапан. Пара метры оценивали в три этапа – до прочтения пациентом инструкции (1), после прочтения инструкции (2) и после обучения технике ингаляции врачом-исследователем (3).
Статистическая обработка материала проводилась с помощью программы SPSS18 (IBM, США). Нормальность распределения вариационного ряда определяли по статистике Колмогорова-Смирнова (ZK-C). При нормальном распределении рассчитывали среднее значение и ошибку среднего, при отличии от нормального – медиану и межквартильный интервал. Для сравнительного анализа данных рассчитывали критерий сопряженности χ2 Пирсона (для степени свободы d.f.=1) и отношение шансов (ОШ) с доверительным интервалом (ДИ) в 95%. Для малых выборок (менее 5 наблюдений в 1 ячейке таблицы 2 на 2) рассчитывали точный критерий Фишера. Статистически значимыми отличия считали при p<0,05.
Результаты
В исследование были включены 208 пациентов с ХОБЛ (у 100) или БА (у 108), в том числе 67 (32,2%) женщин и 141 (67,8%) мужчина в возрасте от 21 до 82 лет (медиана 60 [53,3; 67,0] лет). Сопоставление пациентов с ХОБЛ и БА представлено в табл. 1.
| Параметры | Все пациенты (n=208) | ХОБЛ (n=100) | БА (n=108) | р |
|---|---|---|---|---|
| Примечание: ФЖЕЛ - форсированная жизненная емкость легких, ОФВ1 - объем форсированного выдоха за 1 с, SaO2 - степень насыщения артериальной крови кислородом | ||||
| Мужчины, n (%) | 141 (67,8) | 100 (100) | 41 (38,0) | <0,001 |
| Средний возраст, годы | 58,7±0,8 | 62,9±0,8 | 54,7±1,3 | <0,001 |
| Старше 65 лет, n (%) | 61 (29,3) | 38 (38,0) | 23 (21,3) | <0,01 |
| Длительность болезни <10 лет, n (%) | 136 (65,4) | 73 (73,0) | 63 (58,3) | <0,05 |
| Образование, n (%) | ||||
| Среднее | 54 (26,0) | 41 (41,0) | 13 (12,0) | <0,001 |
| Среднее специальное | 82 (39,4) | 39 (39,0) | 43 (39,8) | |
| Высшее | 72 (34,6) | 20 (20,0) | 52 (48,1) | |
| Заболевание суставов, n (%) | 18 (8,7) | 8 (8,0) | 9 (8,3) | >0,1 |
| Нарушение зрения, n (%) | 55 (26,4) | 31 (31,0) | 24 (22,2) | >0,1 |
| Когнитивные нарушения, n (%) | 9 (4,3) | 5 (5,0) | 4 (3,7) | >0,1 |
| Тремор рук, n (%) | 7 (3,4) | 6 (6,0) | 1 (0,9) | <0,05 |
| Ринит, n (%) | 72 (34,6) | 1 (1,0) | 71 (65,7) | <0,001 |
| Не привержены лечению, n (%) | 132 (63,5) | 80 (80,0) | 52 (48,1) | <0,001 |
| Не применяли ранее ингаляторы, n (%) | 42 (20,2) | 28 (28,0) | 14 (13,0) | <0,01 |
| Не применяли ранее ингаляторы, n (%) | 42 (20,2) | 28 (28,0) | 14 (13,0) | <0,01 |
| ФЖЕЛ, % от должной | 73,4±1,5 | 64,2±1,8 | 81,1±2,1 | <0,001 |
| ОФВ1, % от должного | 57,4±1,7 | 43,3±1,4 | 70,4±2,4 | <0,001 |
| ОФВ1/ФЖЕЛ | 62,9±1,2 | 49,6±1,0 | 74,8±1,2 | <0,001 |
| Пиковая скорость выдоха, % от должной | 55,3±1,8 | 40,4±1,6 | 68,9±2,6 | <0,001 |
| SaO2<95%, n (%) | 75 (36,1) | 63 (63,0) | 12 (11,1) | <0,001 |
Частота правильного использования каждого ингалятора представлена на рис. 1. Во всех случаях самый высокий результат был достигнут только после личного обучения врачом, например, частота правильного применения Респимата увеличилась с 11,5% до 95,2%. Частота правильного применения ДАИ и Рапихалера не различались на всех трех этапах оценки устройств, в то время как при оценке Респимата она была самой низкой на первом этапе и самой высокой на третьем.
Оценка устройств пациентом. Вопрос о сравнительном удобстве устройств был задан после того, как пациент прошел все этапы исследования и был обучен врачом. Самым удобным устройством ДАИ, Рапихалер и Респимат назвали 18,0%, 13,0% и 16,0% пациентов с ХОБЛ, соответственно, самым неудобным – 7,0%, 6,0% и 11,0%. ДАИ, Рапихалер и Респимат посчитали самым удобным ингалятором 17,6%, 28,7% и 2,8% пациентов с БА, соответственно, самым неудобным – 6,5%, 4,6% и 17,6%.
Оценка общей приверженности к врачебным назначениям. Среди пациентов с ХОБЛ, не приверженных и приверженных к врачебным назначениям, частота правильного использования ДАИ на первом этапе оценки составила 27,5% и 40,0 (p>0,1), соответственно, на втором – 32,4% и 40,0% (p>0,1), на третьем – 72,5% и 70,0% (p>0,1), Рапихалера – 28,8% и 35,0% (p>0,1), 45,0% и 45,0% (p>0,1), 75,0% и 80,0% (p>0,1), Респимата – 10,0% и 13,8% (p>0,1), 45,0% и 42,5% (p>0,1), 95,0% и 92,5% (p>0,1). Таким образом, фактор приверженности не влиял на правильность применения пациентами с ХОБЛ всех трех ингаляторов.
У не приверженных и приверженных к назначениям врача пациентов с БА частота правильного использования ДАИ на первом этапе оценки составила 38,5% и 64,7% (p<0,01), соответственно, на втором – 42,3% и 71,4% (p<0,01), на третьем – 82,7% и 94,6% (p<0,05), Рапихалера – 60,7% и 44,6% (p>0,1), 80,4% и 55,8% (p<0,01) и 94,6% и 86,5% (p>0,1), Респимата – 7,1% и 13,5% (p<0,01), 64,2% и 57,7% (p>0,1) и 98,2% и 96,2% (p>0,1).
Оценка критических ошибок. При детализации ошибок наиболее значимыми оказались выполнение спокойного глубокого вдоха после актуализации устройства (нажатия на баллончик) и задержка дыхания после вдоха из ингалятора. При интуитивном использовании ДАИ спокойный глубокий вдох сделали 30,0% пациентов с ХОБЛ и 51,9% пациентов с БА (p<0,01), соответственно, Рапихалера – 31,0% и 54,6% (p<0,01), Респимата – 16,0% и 23,1% (p>0,1). При интуитивном использовании ДАИ дыхание после ингаляции задержали 52,0% пациентов с ХОБЛ и 76,9% пациентов с БА (p<0,001), Рапихалера – 69,0% и 81,5% (p<0,05), Респимата – 38,0% и 48,1% (p>0,1). После прочтения инструкции и последующего обучения врачом при использовании ДАИ спокойный глубокий вдох сделали 72,0% пациентов с ХОБЛ и 88,9% пациентов с БА (p<0,01), Рапихалера – все пациенты с ХОБЛ и БА, Респимата – 98,0% и 98,1% (p>0,1). В конечной точке исследования при использовании ДАИ и Респимата дыхание задержали все пациенты с ХОБЛ и БА, Рапихалера –75,0% и 89,8% (p<0,05).
Оценка факторов, влияющих на правильность ингаляций. При поиске факторов, влияющих на правильность применения жидкостных ингаляторов у пациентов ХОБЛ, не было установлено связи со спирометрическими градациями и разделением по типам ABCD GOLD или частоте обострений.
Уровень контроля над БА не влиял на правильность применения ДАИ на всех этапах. Так, после обучения врачом частота правильного применения ДАИ при неконтролируемой БА составила 87,3%, частично контролируемой – 90,5% и контролируемой – 90,6% (p>0,1), Рапихалера – 87,3%, 90,5% и 96,9% (p>0,1), соответственно, Респимата – 98,2%, 90,5% и 100% (p>0,05).
Частота правильного применения трех жидкостных ингаляторов у пациентов с ХОБЛ и БА с нарушениями функции суставов рук и снижением зрения и без этих нарушений после обучения врачом представлена на рис. 2. Частота правильного применения устройства Респимат была выше, чем у обычных ДАИ, несмотря на нарушения зрения и функции суставов рук.
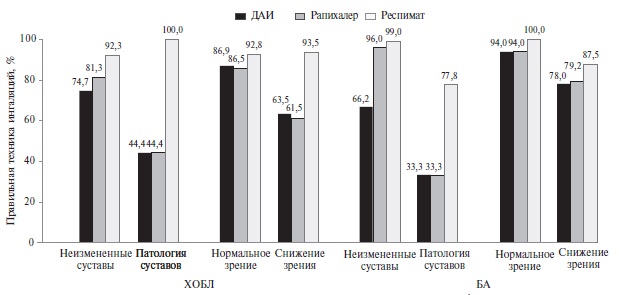
Когнитивные нарушения существенно снижали способность правильно использовать оба ДАИ. Частота правильного применения ДАИ у пациентов с ХОБЛ, страдавших и не страдавших когнитивными расстройствами, составила 20,0% и 74,7 (p<0,01), Рапихалера – 44,4% и 81,3% (p<0,05). В то же время частота правильного использовании Респимата достоверно не различалась между этими группами пациентов с ХОБЛ – 80,0% и 93,7% (p>0,1), соответственно. У пациентов с БА, страдавших и не страдавших когнитивными расстройствами, частота правильного применения ДАИ составила 50,0% и 90% (p<0,05), соответственно, Рапихалера – 50,0% и 92,3% (p<0,01), Респимата – 100% и 97,8% (p>0,1).
У пациентов в возрасте до 65 лет с ХОБЛ частота правильного применения ДАИ и Рапихалера после обучения была выше, чем в старшей возрастной группе (80,6% и 57,9%; p<0,05; и 88,7% и 60,5%; p<0,01, соответственно), в то время как частота правильного применения Респимата была сопоставимой в двух возрастных группах (93,5% и 92,1%; p>0,1). Сходные результаты были получены у пациентов с БА. У пациентов в возрасте до 65 лет и 65 лет и старше после обучения частота правильного применения ДАИ составила 94,1% и 69,8% (p<0,01), соответственно, Рапихалера – 96,5% и 69,6% (p<0,001), Респимата – 96,6% и 91,8% (p>0,1).
До исследования 60,0% с ХОБЛ и 75,0% пациентов с БА пользовались ДАИ, а 13,0% и 9,3%, соответственно, — Респиматом. Рапихалер ранее не использовал ни один из обследованных. У пациентов с ХОБЛ предшествующее использование ДАИ ассоциировалось с более частым правильным применением этого ингалятора до прочтения инструкции (46,7% и 5,0%, соответственно; p<0,01) и после прочтения инструкции (50,0% и 10,0%; p<0,001), а обучение врачом снижало значимость этого фактора до уровня тенденции (78,3% и 62,5%; p>0,05). Предшествующее использование обычного ДАИ также сопровождалось более частым правильным применением Рапихалера до прочтения инструкции (46,7% и 5,0%, соответственно; p<0,001) и после прочтения инструкции (56,7% и 43,3%; p<0,01), а обучение врачом устраняло значимость различий (83,3% и 70,0%; p>0,1). Предшествующее использование Респимата сопровождалось более частым правильным применением этого ингалятора до прочтения инструкции (92,3% и 1,1%, соответственно; p<0,001) и после прочтения инструкции (92,3% и 35,6%; p<0,001), а обучение врачом устраняло эти различия (100% и 92,0%; p>0,1).
У пациентов с БА предшествующее использование ДАИ ассоциировалось с более частым правильным применением этого ингалятора до прочтения инструкции (64,5% и 11,1%, соответственно; p<0,001) и после прочтения инструкции (70,4% и 18,5%; p<0,001), а обучение врачом позволило устранить значимость этого различия (91,4% и 81,5%; p>0,1). Частота правильной техники ингаляции Рапихалера у пациентов с БА, применявших ранее ДАИ, была выше, чем у пациентов, не пользовавшихся ДАИ, до прочтения инструкции (64,2% и 18,5%, соответственно; p<0,001) и после прочтения инструкции (72,8% и 55,6%; p=0,094), но существенно не отличалась после обучения врачом (93,8% и 81,5%; p>0,01). Предшествующее использование Респимата обеспечило в 100% случаев правильность его применения у пациентов с БА во всех точках исследования. Частота правильной техники ингаляции у пациентов, применявших и не применявших Респимат ранее, достоверно отличалась до прочтения инструкции (100% и 1,0%, соответственно; p<0,001) и после прочтения инструкции (100% и 57,1%; p=0,005), но была сопоставимой после обучения врачом (100% и 96,9%; p=0,575).
Обсуждение
Отечественные эксперты отмечали, что основными препятствиями для достижения контроля над БА являются низкая приверженность к терапии и ошибки при выполнении ингаляций [10]. Частота правильного использования жидкостных ингаляторов до обучения пациентов в нашем исследовании была низкой (от 10,2% до 52,8%), что соответствует результатам европейских исследований, в которых половина пациентов допускали критические ошибки при использовании хотя бы одного из своих ингаляторов [11]. Иссле до ва тели из Южной Африки показали, что только 26,7% пациентов с БА правильно пользовались ДАИ [12]. В нашем исследовании частота правильного использования Рапихалера существенно не отличалась от обычного ДАИ. Преимуществом Рапихалера является наличие счетчика доз и блокировка нажатия при одетом защитном колпачке мундштука, что делает устройство более удобным и понятным для пациента [13], но по существу техника ингаляции идентична таковой при применении других ДАИ. Высокотехнологичное устройство Респи мат оказалось сложным для пациентов как с БА, так и с ХОБЛ, особенно никогда его не применявшим. Но после прочтения инструкции и обучения врачом частота правильного его использования (97,2%) оказалась выше, чем при применении ДАИ. Сходные результаты приводят исследователи из Малайзии: до знакомства с Респиматом правильно понимали технику ингаляций только 1% пациентов с ХОБЛ, а через 8 недель лечения – уже 80,2%. Удовлетворенность использованием Рес пи мата за 8 недель увеличилась с 39,6% до 78,1% [7].
Опыт предшествующего применения каждого ингалятора повышал вероятность его правильного использования. Предшествующий опыт применения устройства и обучение врачом позволили достичь правильного использования Рапихалера в 83,3% случаев, а Респимата – в 100%. Исследование показало значимость возраста, нарушения функции суставов и снижения зрения для достижения успешной ингаляции. Для всех устройств решающим фактором правильного выполнения ингаляции было обучение врачом, в то время как в нашем исследовании прочтение инструкции было недостаточным для достижения хотя бы 80% правильной техники. Американские исследователи отмечали, что при назначении ДАИ важно не просто обучение технике ингаляций, а обучение до достижения цели — правильного применения устройства [14]. Достижение правильности применения ингаляторов приводило к значимому улучшению качества жизни и параметров внешнего дыхания как при ХОБЛ, так и при БА [15].
Заключение
Хотя ДАИ применяется в клинической практике на протяжении несколько десятилетий, он остается самым сложным для пациентов ингалятором. Усовершен ствованный ДАИ Рапихалер был сопоставим с ДАИ по изученным критериям правильного проведения ингаляций. Высокотехнологичное устройство Респимат было сложным для первичного использования пациентами как с ХОБЛ, так и с БА, но квалифицированное обучение позволяло достичь правильной техники в 93,5-100% случаев. Только личное обучение медицинским работником пациентов обеспечивает правильность применения этих трех жидкостных ингаляторов и может повысить контроль над бронхообструктивными заболеваниями и снизить нагрузку на здравоохранение.
Используемые источники
- Чучалин А.Г., Авдеев С.Н., Айсанов З.Р. и др. Хроническая обструктивная болезнь легких: федеральные клинические рекомендации по диагностике и лечению. Пульмонология 2022;32(3):356–92 [Chuchalin AG, Avdeev SN, Aisanov ZR, et al. Federal guidelines on diagnosis and treatment of chronic obstructive pulmonary disease. Pul’monologiya 2022;32(3):356–92 (in Russ.)].
- Чучалин А.Г., Авдеев С.Н., Айсанов З.Р. и др. Бронхиальная астма: федеральные клинические рекомендации по диагностике и лечению. Пульмонология 2022;32(3):393–447 [Chuchalin AG, Avdeev SN, Aisanov ZR, et al. Federal guidelines on diagnosis and treatment of bronchial asthma. Pul’monologiya 2022;32(3):393–447 (in Russ.)].
- Venkatesan P. GOLD COPD report: 2023 update. Lancet Respir Med 2022:S2213-2600(22)00494-5.
- Reddel HK, Bacharier LB, Bateman ED, et al. Global Initiative for Asthma Strategy 2021: executive summary and rationale for key changes. Eur Respir J 2021;59(1):2102730.
- Janknegt R, Kooistra J, Metting E, Dekhuijzen R. Rational selection of inhalation devices in the treatment of chronic obstructive pulmonary disease by means of the System of Objectified Judgement Analysis (SOJA). Eur J Hosp Pharm 2021;28(2):e4.
- Valladales-Restrepo LF, Saavedra-Navia JC, Montezuma-Casanova CA, et al. Satisfaction with and use of inhalation devices in patients with bronchial asthma. J Aerosol Med Pulm Drug Deliv 2022;35(6):313-20..
- Mohamed Faisal AH, Hemalatha M, Mas Fazlin MJ, et al. Comparison of clinical efficacy and satisfaction of Tiotropium via Respimat® administration with and without a spacer in patient with Chronic Obstructive Pulmonary Disease: A single centre experience. Med J Malaysia 2022;77(4):481-7.
- Когнитивные расстройства у лиц пожилого и старческого возраста. Клинические рекомендации. Российское общество психиатров. Российская ассоциация геронтологов и гериатров. Всероссийское общество неврологов. Министерство здравоохранения Российской Федерации. М., 2020.
- Фофанова Т.В., Агеев Ф.Т., Смирнова М.Д. и др. Отечественный опросник приверженности терапии: апробация и применение в амбулаторной практике. Системные гипертензии 2014;2:13-6 [Fofanova TV, Ageev FT, Smirnova MD, et al. Questionnaire of adherence to therapy: approbation and application in outpatient practice. Systemic hypertension 2014;2:13-6 (in Russ.)].
- Архипов В.В., Айсанов З.Р., Авдеев С.Н. Эффективность комбинаций ингаляционных глюкокортикостероидов и длительно действующих b-агонистов в условиях реальной медицинской практики: результаты многоцентрового кросс-секционного исследования у российских пациентов с бронхиальной астмой. Пульмонология 2021;31(5):613-26. [Arkhipov VV, Aisanov ZR, Avdeev SN. Effectiveness of inhaled corticosteroids and long-acting beta-agonists combinations in real clinical practice: results of a multicenter cross-sectional study in Russian patients with asthma. Pul’monologiya 2021;31(5):613–26 (in Russ)].
- Vanoverschelde A, van der Wel P, Putman B, Lahousse L. Determinants of poor inhaler technique and poor therapy adherence in obstructive lung diseases: a cross-sectional study in community pharmacies. BMJ Open Respir Res 2021;8(1):e000823.
- Swart M, Laher AE. Secondary asthma prevention measures are not adequately addressed prior to emergency department discharge! Am J Emerg Med 2022;53:196-200.
- Терехова E.П., Себекина О.В., Ненашева Н.М., Терехов Д.В. Правильный выбор ингаляционного устройства как фактор повышения приверженности назначенной терапии у пациента с бронхиальной астмой. Практическая аллергология 2021;2:54-65 [Terekhova EP, Sebekina OV, Nenasheva NM, Terekhov DV. The right choice of inhalation device as a factor of increasing adherence to the prescribed therapy in a patient with bronchial asthma. Practical Allergology 2021;2:54–65 (In Russ.)].
- Trela KC, Zajac P, Zhu M, Press VG. Health literacy and type of education intervention predicting post-education metered-dose inhaler misuse. Respir Med 2022;200:106930.
- Khurana AK, Dubey K, Goyal A, et al. Correcting inhaler technique decreases severity of obstruction and improves quality of life among patients with obstructive airway disease. J Family Med Prim Care 2019;8(1):246-50.
