Болевые синдромы в клинической практике врача-невролога: патофизиология и принципы фармакотерапии
Боль представляет собой сложную мультисистемную реакцию организма, отличающуюся от простой ноцицепции – физиологического механизма, ответственного за распознавание повреждения тканей организма. В статье представлены последние данные о понимании процесса возникновения ощущения боли, включающие сведения о первичном анализе ноцицептивных стимулов на уровне спинного мозга, восходящих путях болевого трафика и коре головного мозга. Подробно описаны препараты, используемые в настоящее время для купирования болевого синдрома. Особое внимание уделено преимуществам и проблеме безопасности использования нестероидных противовоспалительных средств в клинической практике, в том числе ацеклофенака (Аэртал).
Боль является самым частым симптом, встречающимся в неврологической практике. Наиболее приемлемым для клиницистов является определение боли, предложенное международной ассоциацией по ее изучению в 1994 году: “Боль – неприятное сенсорное и эмоциональное переживание, связанное с существующими или возможными повреждениями ткани или описываемое в терминах такого повреждения” [1]. Главным в данном определении является посыл о том, что боль это не стимул, а именно ощущение, такое как страх, ненависть и пр. Поэтому она крайне субъективна, а в клинической практике мы не сможем с полной уверенностью предположить, насколько сильную боль ощущает тот или иной пациент. В последующем предлагалось большое количество авторских вариантов дефиниции боли.Наша неврологическая школа разработала следующее определение: “Боль – мультисистемная реакция организма,протекающая в рамках физиологических (защитный рефлекс) или патофизиологических (один из синдромов какого-либо заболевания) процессов и направленная на восстановление гомеостаза или реализацию патологической доминанты”. На наш взгляд, данное определение является более прикладным, позволяющим выйти из жестких рамок понимания боли как некой формы вос приятия окружающего мира, и взглянуть на нее как на самостоятельный клинический синдром, который может включать не только субъективные переживания,но и ряд клинических проявлений (мышечный дефанс, вегетативные и поведенческие реакции и пр.).
В настоящее время в научно-практической литературе пролоббирована концепция целесообразности деления боли на ноцицептивную и невропатическую. Ноцицептивная боль вызвана активацией ноцицепторов при тканевом повреждении, соответствует степени тканевой деструкции и длительности заживления (острая боль). Невропатическая боль – это боль, вызванная дисфункцией структур периферической и/или центральной нервной системы, ответственных за трафик и/или модуляцию болевых стимулов(хроническая боль). В основе развития данного варианта боли лежат явления маладаптивной нейропластичности [2-4].
Данный подход к систематизации болевых синдромов (БС) носит, отчасти, примитивный характер, поскольку ”уводит” клинициста от необходимости топической диагностики заболевания, сопровождающегося алгическим синдромом. В связи с этим нам представляется оправданным использование в клинической практике не только деления боли на ноцицептивную и невропатическую, но и топического подхода к систематизации БС, учитывающего предполагаемый уровень поражения нервной системы.
Подавляющее большинство пациентов (более 92%),обратившихся в центр лечения боли при клинике нервных болезней Военно-медицинской академии им. С.М. Кирова (Санкт-Петербург), предъявляли жалобы на БС периферического генеза, что косвенно указывает на ведущую роль сегментарного аппарата спинного мозга в патогенезе БС и согласуется с основными поло жениями теории воротного контроля боли [5,6]. Тем не менее, идентификация патофизиологических механизмов боли в каждом конкретном случае крайне затруднительна. Поэтому целесообразно во врачебной практике использовать клинико-функциональные критерии (локализация, характер, продолжительность, сопутствующие симптомы) для дифференциации БС с целью совершенствования тактики патогенетической терапии.
В соответствии с этими критериями периферические БС условно разделяют на дизестезические и трункальные. Дизестезическая (деафферентационная, поверхностная) боль характеризуется пациентами как жгучая,саднящая, сопровождающаяся зудом, ползанием мурашек и прохождением электрического тока. Дизестезические боли возникают при вовлечении в патологический процесс малых С-волокон. Трункальная (глубокая) боль характеризуется как ноющая, режущая, ломящая. Возникает, как правило, при проведении возбуждения через А-δ волокна.
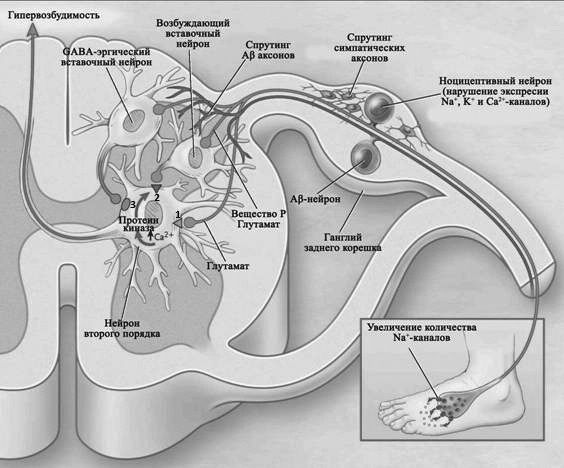
Трафик болевых импульсов и составляет суть организации ноцицептивной системы [7,8]. Первичный анализ информации происходит в спинном мозге.Клетки 1 пластины (по классификации Рекседа, 1952),находящиеся в маргинальной зоне, активируются как ноцицептивными, так и неноцицептивными стимуламии обеспечивают проведение болевой импульсации к супраспинальным структурам, образуя наряду с другими интернейронами спиноталамический тракт [9,10]. Клетки 2 и 3 пластин возбуждаются при воздействии механических и термальных стимулов от А-δ и С-волокон и содержат значительное количество Т-клеток (трансмиссионных), образующих обратную связь с терминалями первичных афферентов и дендритами пирамидных клеток [9]. На нейроны 4 пластины конвергируют импульсы, возникающие при механических, термальных и химических раздражениях кожи, но они индифферентны к мышечным и висцеральным стимулам [9,11]. Нейроны 5-6 пластин считаются источниками основной массы проприоспинальных (сегментарных) связей и играют важную роль в формировании соматовисцерального болевого потока. В медиальной части 5 пластины расположены крупные нейроны Кларка, аксоны которых образуют восходящие спинномозжечковые тракты [9,11]. Нейроны 7-8 пластин занимают промежуточное положение между передними и задними рогами серого вещества спинного мозга. Не имея прямых контактов с первичными афферентами, нейроны данных пластин получают импульсацию от дорсальных нейронов, имеют широкие рецептивные поля и максимально активируются периферической ноцицептивной импульсацией. Аксоны интернейронов этих пластин оканчиваются на мотонейронах передних рогов, а также образуют восходящие и нисходящие тракты различного типа. Поэтому простейший ответ на болезненный стимул происходит рефлекторно (отдергивание руки или ноги). Другие ветви сенсорных нервных волокон, идущих от болевых рецепторов, через синапсы с интернейронами передают информацию по восходящим путям в мозг для ее анализа [9,11].
Таким образом, нейроны спинного мозга представляют собой “модуль первичного рефлекторного анали за” ноцицептивной импульсации, где, с одной стороны, возникает двигательная, висцеральная и вазомоторная реакции на боль, а с другой стороны, формируются восходящие пути болевой импульсации. При этом ноцицептивные нейроны подразделяются на специфические, реагирующие только на болевые раздражители, и, так называемые, широко динамичные нейроны, составляющие треть всех нейронов и реагирующие также на низкопороговые механические стимулы, но максимально наноцицептивные [12].
Далее ноцицептивная импульсация поднимается в головной мозг по функционально различным системам. Одна из них является традиционным боковым спиноталамическим трактом, состоящим из миелинизированных быстропроводяших толстых волокон, активация которых дает ощущение острой боли. Волокна “быстрого” пути имеют относительно небольшое число коллатералей, и приблизительно 30% из них заканчиваются моносинаптически в таламусе. Эта система позволяет точно различать, где и в какой момент времени произошло повреждение, насколько оно опасно для организма [7].
Другая система формирует “медленный” путь болевой импульсации и называется спиноретикулодиэнцефальной. Она состоит из безмиелиновых медленно проводящих волокон, при возбуждении которых возникает разлитая ноющая боль. Эта система отличается диффузностью, большим количеством синапсов и коллатералей к различным образованиям спинного мозга и ствола головного мозга. Волокна “медленного” пути идут к ретикулярной формации, к клеткам и центрам продолговатого и среднего мозга, моста, серому веществу около сильвиева водопровода, гипоталамусу и таламусу [8,9,13].
Обе вышеуказанные системы имеют различные зоны назначения в таламусе – конечной станции переключения болевой импульсации. “Быстрый” путь заканчивается в релейных нейронах вентробазального комплекса, а “медленный” – в интраламинарном и медиальном ядрах. Волокна от вентробазального комплекса далее проецируются в постцентральную извилину, островковую кору и височную долю. В постцентральной извилине и островковой коре происходит определение локализации боли, оценка ее типа и вероятной причины [9,11,14]. Теменная доля обеспечивает мнемонический анализ для определения является ли данная боль новой или повторением предыдущего болевого опыта в подобных обстоятельствах.
“Медленный” путь, переключаясь в таламусе, заканчивается в лимбической системе и лобных долях. Ноцицептивное возбуждение лимбической системы формирует сознательно переживаемую боль от острой до агонирующей, вызывает системные висцеральные реакции (тошноту, рвоту, непроизвольное испражнение или мочеиспускание и др.). Лобные доли, особенно префронтальная кора, генерируют предупреждающую тревогу и страх в отношении возможного повторения боли [7].
Таким образом, “быстрая” система, свободная от эмоций, может выполнять функцию предупреждения, доставляя информацию о повреждении, его размерах и месте. Неприятная ноющая боль, характерная для “медленной” системы, как бы напоминает мозгу о про исшедшем повреждении, на которое следует обратить внимание, позволяет приписать болевым ощущениям те или иные эмоциональные качества [15].Несмотря на принципиальное различие, обе ноцицептивные системы функционируют как единое целое, выполняя аналитическое и интегрирующее действие в рамках организма.
Главной теорией, объясняющей механизмы регуляции болевой чувствительности, является теория “воротного контроля”, предложенная R. Melzack и P.D.Wall (1965, 1980). Смысл ее заключается в том, что на уровне нейронов заднего рога спинного мозга импульсация, идущая по первичным афферентам, может тормозиться или амплифицироваться на основе механизма пресинаптического торможения или облегчения [16]. Согласно данной концепции, нейроны студенистого вещества спинного мозга (2 и 3 слои Рекседа) посылают аксоны к пресинаптическим афферентным терминалям, образуя аксо-аксональные синапсы.При возбуждении клеток студенистого вещества импульсацией от толстых сенсорных волокон через аксо-аксональные синапсы происходит деполяризация ноцицептивных терминалей с угнетением выделения трансмиттера в синаптическую щель, что и определяет механизм пресинаптического торможения. Активация тонких ноцицептивных волокон вызывает торможение нейронов студенистого вещества с последующим пресинаптическим облегчением (увеличение выделения трансмиттера и облегчение транссинаптической передачи). Кроме этого, теория “воротного контроля” постулировала наличие цент ральной модуляции данного феномена через изменения функционального состояния нейронов студенистого вещества, осуществляемые супраспинальными структу рами (центральное серое околоводопроводное вещество, ядра шва, хвостатое и красное ядра, параги гантоклеточное ядро ретикулярной формации, паравентрикулярные и передние отделы гипоталамуса, некоторые ядра таламуса и коры больших полушарий) через волокна кортикоспинального тракта [8].
В 2001 году R. Melzack предложил нейроматриксную теорию боли, согласно которой болевое ощущение формируется паттерном нервных импульсов в нейрональ ных цепях ЦНС (преимущественно в лимбической системе).Нейроматрикс представляет собой обширную сеть нейронов, образующих функциональные петли между таламусом и корой, корой и лимбической системой. Синаптические связи в этой нейронной сети генетически детерминированы и, в некотором смысле, составляют материнскую “матрицу”, генерирующую, воспроизводящую и модулирующую сенсорную информацию. Нейронные петли дивергируют, т.е. расходятся в пространстве и формируют три основных компонента нейроматрикса – “нейромодули”: сенсорно-дискриминативный, аффективно-мотивационный и оценочно познавательный. Обработка данных в нейромодулях завершается конвергенцией информации, взаимодействием между ними и формированием конечного результата – нейросигнатуры, представляющей собой непрерывный, исходящий из нейроматрикса поток генетически детерминированных и ситуационно измененных импульсов, направляющихся в следующий компонент системы – “сенсорный невральный центр”, вкотором происходит оценка этого потока сигналов, его осознание, осмысление и накопление опыта [17].
Как следует из приведенных данных, эндогенные механизмы, регулирующие болевую импульсацию, гетерогенны, связаны с различными образованиями ЦНС и опосредуются различными нейрохимическими механизмами (рис. 1).
Купирование боли практически всегда представляет значительные трудности как для пострадавшего, так и для медицинского персонала, поскольку интенсивность болевого синдрома зависит от большого числа взаимосвязанных факторов. Лечение, таким образом, должно быть, во-первых, максимально индивидуализированным, во-вторых, комплексным, в-третьих, патогенетическим, в-четвертых, этапным и преемственным. Кроме того, терапию боли необходимо рассматривать в аспекте неотложной помощи и проведения профилактики.
К обезболивающим средствам относятся наркотические анальгетики и нестероидные противовоспалительные препараты.
Наркотические анальгетики по взаимодействию с опиатными рецепторами разделяют на агонисты и частичные агонисты. Наркотические агонисты стимулируют эндогенную систему подавления болевого ощущения. Типичным представителем данной группы является морфин, анальгезирующее действие которого обусловлено активацией энкефалинергических нейро нов на уровне желатинозной субстанции нисходящего корешка тройничного нерва, задних рогов спинного мозга, в антиноцицептивной системе ствола головного мозга и гипоталамических образований. Кроме болеутоляющего действия, морфин обладает седативным и снотворным эффектом, вызывает эйфорию и дисфорию, угнетает дыхание и кашлевой рефлекс, повышает тонус гладкой мускулатуры бронхов, желудочно-кишечного тракта и мочевого пузыря. К наркотическим агонистам относятся также тримеперидин, фентанил и препараты группы метадона. Некоторые препараты из этой группы выпускаются в форме ТТС (трансдермальной терапевтической системы), что позволяет значительно увеличить продолжительность их действия.
Одни из главных осложнений при применении наркотических анальгетиков – развитие толерантности (снижение эффекта) и зависимости (привыкания),которые могут появиться уже в первые дни при повторном введении препаратов [18].
Частичные наркотические агонисты (средства сосмешанными свойствами агонистов и антагонистов опиатных рецепторов) разделяют на морфиноподобные и налорфиноподобные. Морфиноподобные (пропирам, профадол, бупренорфин) при парентеральном введении действуют в 20-30 раз сильнее, а при приеме внутрь (сублингвально) – в 10 раз сильнее морфия, толерант ность и привыкание к ним очень низкие, но эти препараты пока не получили широкого распространения. Болеутоляющее действие налорфиноподобных агонистов (пентазоцина, нальбуфина, буторфанола) продолжительнее, чем у агонистов, побочные действия выражены меньше, реже развивается толерантность и физическая зависимость [19].
Обезболивающий эффект наркотических средств усиливается при сочетании с ацетилсалициловой кисло той, антигистаминными средствами, антидепрессантами.
Нестероидные противовоспалительные препараты(НПВП) представляют собой обширную и разнообразную по химическому строению группу лекарственных препаратов, широко применяющихся в неврологичеcкой практике для купирования боли. В большинстве клинических рекомендаций НПВП указаны в качестве первой линии терапии БС легкой или умеренной выра женности. Считается, что противовоспалительный, антипиретический и обезболивающий эффекты НПВП, а также побочные эффекты со стороны желудочно-кишечного тракта (ЖКТ) ассоциированы, главным образом, с подавлением синтеза простагландинов вследствие угнетения активности фермента циклоокси геназы (ЦОГ). Побочные эффекты НПВП являются класс-специфическими, характерными для всех пред ставителей этой группы лекарственных препаратов. Когда в 90-х гг. было установлено, что для клинической практики наиболее важными являются две изоформы циклооксигеназы (ЦОГ-1 и ЦОГ-2), были созданы селективные ингибиторы ЦОГ-2 (коксибы, сНПВП) в качестве более безопасной альтернативы традиционным на тот момент НПВП, позже названными неселективными (нНПВП). Это было важно, поскольку неселективные ингибиторы ЦОГ-1 и ЦОГ-2 (индометацин, диклофенак, кеторолак и др.) обладают рядом серьезных побочных реакций со стороны ЖКТ. Для их обозначения в 1986 г. даже был предложен термин “НПВП-гастропатия”, который позволил дифференци ровать специфическое поражение слизистой оболочки желудка, возникающее при применении НПВП, от классического гастрита и язвенной болезни [20]. Исследование и в последующем широкая кампания по продвижению коксибов основывалась на предположении, что они обладают аналогичным, если не большим, обезболивающим и противовоспалительным действием, как и нНПВП (так как считалось, что эти эффекты опосредованы изоферментом ЦОГ-2), но характери зуются меньшим риском побочных явлений со стороны ЖКТ. Действительно клинические исследования (MELISSA, CLASS, VIGOR, TARGET, SUCCESS, MEDAL и др.) показали, что применение коксибов на 50% снижает риск осложнений со стороны верхних отделов ЖКТ по сравнению с применением нНПВП [21]. Тем не менее, в 2004 г. один из наиболее востребованных ингибиторов ЦОГ-2 (рофекоксиб) был снят с производства в связи с повышенным риском сердечно-сосудистых осложнений. Было установлено, что все НПВП повышают агрегацию тромбоцитов, увеличи вают задержку натрия и воды, что повышает АД и способствует развитию сердечной недостаточности, причем сНПВП оказывают такое действие в большей степени, чем нНПВП [22]. Впоследствии по инициативе Европейского агентства по лекарственным средствам (ЕМА) было проведено два комплексных анализа, по результатам которых в Европе появилось противопоказание для применения коксибов у пациентов с ишемической болезнью сердца, цереброваскулярной болезнью и болезнью периферических артерий. Также был внесен ряд предупреждений в инструкции по применению коксибов относительно токсического действия этих препаратов на сердечно-сосудистую систему, ЖКТ и кожу.
В настоящее время НПВП разделяют на четыре группы (причем деление на “преимущественные” и “специфические” ингибиторы ЦОГ-2 является достаточно условным):- селективные ингибиторы ЦОГ-1 (низкие дозы аспирина);
- неселективные ингибиторы ЦОГ (большинство традиционных НПВП);
- преимущественно селективные ингибиторы ЦОГ-2 (мелоксикам, ацеклофенак);
- специфические (высокоселективные) ингибиторы ЦОГ-2 (коксибы).
Важно отметить, что побочные эффекты характерны практически для всех представителей группы НПВП (с разной частотой) независимо от их селективности, лекарственной формы и способа введения. Так, в соответствии с Европейскими рекомендациями по лечению болевых синдромов, НПВП обладают сопоставимым обезболивающим действием независимо от принадлежности к той или иной группе, а выбор препарата определяется риском его побочного действия (у неселективных – это в основном поражение ЖКТ и печени, а у селективных сердечно-сосудистые осложнения). При этом выбор конкретного НПВП из множества предлагаемых на фармацевтическом рынке представляет собой непростую задачу. Вследствие вышеуказанного “кризиса коксибов” клиницисты с большой настороженностью относятся к высокоселективным ингибиторам ЦОГ-2. Но и диклофенак, еще недавно абсолютный “эталон” противоболевой тера НПВП.
Результаты ряда зарубежных и отечественных исследований позволяют рассматривать в качестве препарата выбора ацеклофенак (Аэртал) [23,24]. Данный препарат используется в клинической практике с конца 80-х годов. На территории РФ с 2002 г. ацеклофенак представлен препаратом Аэртал® (компания “Гедеон Рихтер”, Венгрия) и выпускается в следующих формах: 1) таблетки для приема внутрь по 100 мг; 2) порошок для приготовления суспензии для приема внутрь по 100 мг; 3) крем для наружного применения 1,5%, туба 60 г. Ацеклофенак представляет собой производное фенилацетиловой кислоты, т.е. близок по строению к диклофенаку. Однако в его формулу включена 2,6-дихлорфениламиногруппа, и это, казалось бы, небольшое отличие существенно меняет фармакологические свойства препарата. Ацеклофенак обладает умеренной селективностью в отношении ЦОГ-2, занимая удачную позицию между нНПВП и сНПВП (коксибами) и явля ясь “золотой серединой” в группе данных лекарственных средств, что обусловливает целесообразность его использования при большинстве БС различного генеза[25]. Все же ацеклофенак оказывает более выраженное действие на ЦОГ-2, что позволяет отнести данный препарат к преимущественно селективным ингибиторам ЦОГ-2, поскольку соотношение ингибирующих концентраций ЦОГ-2/ЦОГ-1 для ацеклофенака составляет 0,26 мкмоль, а для целекоксиба (эталонного селективного ингибитора ЦОГ-2) – 0,7 мкмоль [26]. Клинические и эпидемиологические исследования показывают, что ацеклофенак обладает хорошей переносимостью в отношении как ЖКТ, так и сердечно-сосудистой системы [23]. Важным достоинством ацеклофенака является высокая биодоступность, близкая к 100%. Пиковая концентрация в плазме крови достигается через 75-180 мин после приема внутрь, при этом прием пищи замедляет всасывание препарата, но не влияет на его степень. Важной для клинической практики особенностью ацеклофенака является способность проникать в синовиальную жидкость, где его концентрация достигает 60% от содержания в плазме крови.
Кроме основного фармакологического эффекта (блокады ЦОГ-2/ЦОГ-1) Аэртал (ацеклофенак) оказывает влияние на синтез важнейших цитокинов, таких как интерлейкин (ИЛ)-1 и фактор некроза опухоли α [27]. Особенностью механизма действия ацеклофенака является его способность подавлять процесс ИЛ-1-ассоциированной активации металлопротеиназ, что является одной из причин положительного воздействия на синтез протеогликанов суставного хряща [27]. В ряде исследований [28,29] было отмечено, что ацеклофенак не только не разрушал хрящ (что свойственно для ибупрофена, индометацина, диклофенака), но и способствовал его активному восстановлению, подавляя катаболизм хрящевой ткани.
Интересными представляются результаты проекта SOS (Safety Of nonSteroidal anti-inflammatory drugs) по изучению безопасности НПВП, в рамках которого были проведены систематический обзор и мета-анализ обсервационных исследований для оценки возможных осложнений со стороны верхних отделов ЖКТ, связанных с применением конкретных НПВП [30]. Данные мета-анализа продемонстрировали значительную вариабельность риска желудочно-кишечных осложнений среди различных представителей данного класса препаратов. В конечном итоге суммарный относительный риск (ОР) желудочно-кишечных осложнений варьировался от 1,43 (0,65-3,15) до 18,45 (10,99-30,97). Наименьший ОР (<2) был зафиксирован при применении ацеклофенака (Аэртала) (1,43), целекоксиба (1,45) и ибупрофена (1,84).
Другим доказательством относительно низкого риска желудочно-кишечных осложнений при использовании ацеклофенака стали популяционные исследования (по типу “случай–контроль”) [31,32]. В обеих работах Аэртал (ацеклофенак) характеризовался наименьшим риском желудочно-кишечного кровотечения по сравнению со всеми нНПВП, а также мелоксикамом и нимесулидом. ОР данного осложнения составил при использовании ацеклофенака 2,6 (1,5-4,6), диклофенака – 3,1 (2,3-4,2), ибупрофена – 4,1 (3,1-5,3), напроксена – 7,3 (4,7-11,4), кетопрофена – 8,6 (2,5-29,2), индометацина – 9,0 (3,9-20,7), пироксикама – 12,6 (7,8-20,3).
Риск гепатотоксичности ацеклофенака оценивался во многих клинических исследованиях и за исключением единичных случаев легкого и обратимого повышения аминотрансфераз серьезных побочных эффектов выявлено не было. Так, в исследовании L.J. Marsicano по изучению влияния Аэртала (ацеклофенака) на функцию печени лишь в единичных случаях было отмечено минимальное повышение активности аминотрансфераз (не более 50 ЕД) [33].
Риск гепатотоксичности ацеклофенака оценивался во многих клинических исследованиях и за исключением единичных случаев легкого и обратимого повышения аминотрансфераз серьезных побочных эффектов выявлено не было. Так, в исследовании L.J. Marsicano по изучению влияния Аэртала (ацеклофенака) на функцию печени лишь в единичных случаях было отмечено минимальное повышение активности аминотрансфераз (не более 50 ЕД) [33].
Достоверные данные о профиле сердечно-сосудистой безопасности на фоне применения ацеклофенака были получены в исследовании, проведенном А. HelinSalmivaara и соавт. (2006 г.). Авторы на основании 33309 случаев инфаркта миокарда оценивали риск развития данного осложнения при применении разных НПВП. Контрольную группу составили 138949 жителей Финляндии, не имевших каких-либо сердечно-сосудистых осложнений. Лечение ацеклофенаком (Аэрталом) ассоциировалось с более низким риском развития инфаркта миокарда – отношение шансов (ОШ) 1,23 (0,97–1,62) по сравнению с индометацином – 1,56 (1,21–2,03), ибупрофеном – 1,41 (1,28–1,55), диклофенаком – 1,35 (1,18–1,54) и нимесулидом – 1,69 (1,43–1,99) [34].
Антидепрессанты оказывают анальгетическое действие по трем основным механизмам:- Купирование тревоги и страха, уменьшение психовегетативных компонентов болевого синдрома;
- Потенцирование действия анальгетиков или эндогенных опиатных пептидов;
- Пролонгация синаптической активности норадреналина и серотонина.
Для лечения болевых синдромов в неврологии применяются 3 препарата: трициклический антидепрессант амитриптилин и селективные ингибиторы обратного захвата серотонина и норадреналина дулоксетин и венлафаксин [35]. К концу первой недели применения данных лекарственных средств развивается анальгетический эффект, на 2-3-й неделе наступает психотропное действие – улучшается настроение, повышается трудоспособность, исчезает тревожное ожидание боли. Терапия проводится в течение несколько месяцев с постепенной отменой препаратов.
Местные анестетики (прокаин, лидокаин и пр.) используются, главным образом, в составе локальной инъекционной терапии (блокад). Исключением является трансдермальная терапевтическая система с лидокаином в виде пластыря, одобренная для применения у пациентов с постгерпетическим ганглионевритом. Основным механизмом действия местных анестетиков является инактивация Na+-каналов, в результате чего потенциал действия нервного волокна не генерируется и возникает нервный блок. Действие местных анестетиков распространяется на все нервные волокна, хотя, как правило, мелкие веточки оказываются более чувствительными, чем крупные. Благодаря этому происходит последовательное выключение различных видов чувствительности тканей: в первую очередь, болевой чувствительности, затем – температурной, в последнюю очередь – тактильной. При использовании местных анестетиков в высоких дозах блокируются и двигательные нервные волокна. Наряду с местноанестезирующим действием препараты этой группы могут давать целый ряд резорбтивных эффектов (например, кардиодепрессивный). В высоких дозах местные анестетики могут вызывать диплопию и другие нарушения зрения, в токсических дозах – судороги и кому. Результатом их тормозного вдействия на уровне продолговатого мозга является угнетение дыхания и сердечной деятельности.
Антиконвульсанты в зависимости от механизма действия могут быть разделены на три класса:- блокаторы потенциалзависимых натриевых каналов (вальпроат натрия, карбамазепин, ламотриджин).
- препараты, усиливающие ГАМК-ергическую нейромедиацию (бензодиазепины, барбитураты, вальпроат натрия, габапентин, прегабалин, оксибутират натрия).
- препараты, блокирующие выделение возбуждающих аминокислот (ламотриджин).
Анальгетический эффект антиконвульсантов, осуществляющих преимущественно блокаду потенциал зависимых натриевых каналов (карбамазепин), достигается торможением эктопических разрядов, возникающих в поврежденном нерве, и снижением возбудимости центральных нейронов. Из антиконвульсантов, усиливающих ГАМК-ергическое торможение, при лечении неврогенных болевых синдромов используют габапентин (Тебантин) и прегабалин (Прегабалин-Рихтер). В основе механизма действия габапентина лежит взаимодействие с α2δ-субъединицами потенциалзависимых Са2+-каналов и торможение входа ионов Са2+ в нейроны, увеличение синтеза ГАМК, стимуляция активности глутаматдекарбоксилазы, снижение количества глутамата – возбуждающего нейромедиатора, и модулирование активности NMDA-рецепторов [11].
Прегабалин, как и габапентин, имеет высокую аффинность к α2δ-субъединицам потенциалзависимых Са2+-каналов в центральной нервной системе, связывание с которыми приводит к уменьшению высвобождения ряда нейротрансмиттеров боли (включая глутамат, норадреналин и субстанцию Р) в нейронах-мишенях. В ряде исследованиях прегабалин по эффективности был идентичен габапентину, но в значительно более низких дозах [13], что снижает риск развития побочных реакций. Вероятным объяснением данного феномена является тот факт, что прегабалин обладает более высокой биодоступностью (90% против 33-66% у габапентина) и более быстрой абсорбцией (пик концентрации наступает через 1 ч). Кроме того, в отличие от габапентина, прегабалин имеет линейную зависимость концентрации в плазме при увеличении дозы [34], что несвойственно габапентину. В исследовании D. Wesche и соавт. указывается, что прегабалин в 2,5 раза более эффективен в лечении нейропатической боли по сравнению с габапентином [36].
Миорелаксанты находят свое применение для лечения болевого синдрома, связанного с патологическим повышением мышечного тонуса. Их разделяют на периферические и центральные. Наиболее ярким представителем лекарственных средств первой группы является ботулинический токсин типа А (БТА). Помимо прямого действия на процесс передачи нервно-мышечного импульса за счет воздействия на протеины транспортной цепи ацетилхолина (миорелаксирующий эффект), БТА также может блокировать высвобождение и других нейротрансмиттеров, в том числе участвующих в передаче болевых стимулов (например, CGRP – сalcitonin gene-related peptide). Этим объясняется способность БТА уменьшать выраженность болевого синдрома при дистониях, постинсультной спастичности, хронической мигрени (доказано для онаботулина).
Среди препаратов, обладающих центральной миорелаксирующей активностью (толперизон, баклофен, тизанидин) особое место занимает толперизона гидрохлорид (Мидокалм) – миорелаксант, механизм действия которого связывают с блокадой натриевых каналов. Последний, ингибируя мышечное напряжение, дает непрямой анальгезирующий эффект без сопутствующей седации. Обладая мембраностабилизирующим свойством и имея химическое родство с лидокаином, препарат оказывает также прямое антиболевое действие. Кроме того, толперизона гидрохлорид способен блокировать α-адренорецепторы, локализованные в сосудах, что объясняет его отчетливое вазодилатирующее свойство. Миорелаксирующее действие толперизона гидрохлорида доказано в многочисленных научных работах. В 10-летнем исследовании, включавшем 519 пациентов с центральной спастичностью, назначение толперизона гидрохлорида приводило к значительному улучшению двигательных функций и ослаблению мышечной спастичности (по шкале Эшворта) [36]. В ряде исследований [37,38] была показана эффективность Мидокалма в комплексной терапии заболеваний опорно-двигательного аппарата, проявляющихся БС. Показатели болезненности и двигательной способности в группе пациентов, получавших наряду со стандартной терапией толперизона гидрохлорид, достоверно улучшились по сравнению с таковыми у пациентов, не получавших миорелаксант. Авторами был сделан вывод о том, что использование толперизона гидрохлорида позволяет снизить дозу противовоспалительных препаратов, не уменьшая их терапевтическую эффективность.
Капсаицин – высокоселективный агонист ванилоидного рецептора с транзиторным рецепторным потенциалом 1 типа (TRPV1). Первоначальный эффект капсаицина заключается в активации кожных болевых рецепторов, экспрессирующих TRPV1, что приводит к развитию жжения и покраснения вследствие высвобождения вазоактивных нейропептидов. В последующем кожные болевые рецепторы становятся менее чувствительными к болевым стимулам. Предполагается, что чувствительность кожных нервов, не экспрессирующих TRPV1, включая волокна, ответственные за механические и вибрационные стимулы, остается интактной. Обусловленное капсаицином изменение кожных болевых рецепторов является обратимым: восстановление нормальной функции (реакция на раздражающие стимулы) происходит в течение нескольких недель. Наибольшую аналгетическую эффективность продемонстрировал капсаицин в виде пластыря, который может быть использован для лечения нейропатической боли периферического генеза (постгерпетический ганглионеврит, болевой синдром на фоне сахарного диабета и пр.). Отрицательной стороной использования данного препарата являются технические сложности в правильном применении пластыря, частые местные побочные эффекты и высокая стоимость.
Существуют отдельные болевые синдромы, нуждающиеся в специфической терапии. Например, в лечении синдрома карпального канала используется локальная инъекционная терапия с депо-формами глюкокортикоидов (триамцинолоном, бетаметазоном и метилпреднизолоном).
Существенную роль в лечении БС играют физиотерапевтические методы. Различные модальности воздействия и приемы использования физических и бальнеологических лечебных факторов позволяют селективно активизировать периферические и/или центральные нисходящие звенья антиноцицептивной системы, что в конечном итоге позволяет уменьшить восходящую болевую импульсацию так, что нарушается пропорциональность болевых ощущений и ноцицептивного входного потока.
Одним их эффективных средств лечения болевых синдромов (например, боль у пациентов с деформирующим артрозом тазобедренного сустава при невозможности проведения эндопротезирования) является рентгенотерапия. Она проводится по трем методикам: прямым воздействием на пораженную зону, непрямым воздействием (облучением соответствующих сегментов спинного мозга и пограничного симпатического ствола) и комбинированным методом [14].
Другим качественно новым перспективным подходом к решению проблемы хронических болевых синдромов в настоящее время является применение методов функциональной нейрохирургии – малоинвазивных оперативных вмешательств, связанных с электрической или медиаторной стимуляцией различных отделов нервной системы. Методы нейромодуляции делятся на: нейростимуляцию – стимуляцию нервных структур от нервов и сплетений до коры головного мозга; метод дозированного автоматического подоболочечного введения анальгетиков и анестетиков. Суть нейростимуляции заключается в использовании электродов на любом уровне выше источника боли. Электрический импульс, возникающий при включении системы для стимуляции, блокирует путь для прохождения болевого раздражения. Используя хроническую электростимуляцию, возможно получать желаемые клинические эффекты, не разрушая ткани.
Дозированное автоматическое подоболочечное введение анальгетиков и анестетиков позволяет проводить длительное обезболивание при минимуме побочных эффектов. Так, интраспинальное введение морфина позволяет значительно снизить его дозу, что дает возможность избежать наркотической зависимости и нивелировать побочные эффекты, связанные с длительным применением.
Заключение
Таким образом, несмотря на значительные успехи в раскрытии механизмов боли и в разработке новых лекарственных препаратов для лечения болевых синдромов, боль остается актуальной проблемой современной неврологии в связи с недостаточной эффективностью лечения пострадавших и нуждается в дальнейших клинических и экспериментальных исследованиях. Многие аспекты развития болевых синдромом остаются спорными (особенно по вопросам классификации и дифференциальной диагностики). Так, не определена значимость различных нейротрансмиттерных систем в цепи восстановительных и компенсаторных реакций организма. Кроме этого, по данным клинических исследований очевидна несостоятельность антиноцицептивной системы в поддержании структурно-функционального постоянства организма при хронических болевых синдромах. В связи с этим представляется актуальным поиск путей регуляции и стимуляции нейропластичности, а также стандартизации терапевтических схем.
Используемые источники
- Bonica JJ. International Association for the Study of Pain: pain definition. The need of a taxonomy. Pain 1979;6:247-8.
- Живолупов С.А., Самарцев И.Н., Сыроежкин Ф.А. Современная концепция нейропластичности (теоретические аспекты и практическая значимость). Журнал неврологии и психихиатрии 2013;10:102-8.
- Bouhassira D, Attal N, Fermanian J, et al. Development and validation of the neuropathic pain symptom inventory. Pain 2004;108:248-57.
- Jensen TS, Gottrup H, Sindrup SH, et al. The clinical picture of neuropathic pain. Eur J Pharmacol 2001;429:1-11.
- Grelik C, Bennett GJ, Ribeiro-da-Silva A. Autonomic fibre sprouting and changes in nociceptive sensory innervation in the rat lower lip skin following chronic constriction injury. Eur J Neurosci 2005;21:2475-87.
- Melzack R, Wall PD. Pain mechanisms: a new theory. Science 1965;150 (3699):971-9.
- Одинак М.М., Живолупов С.А., Самарцев И.Н. Патогенетическое лечение болевых синдромов в неврологической практике: трудности и перспективы. Справочник поликлинического врача 2006;7:52–8.
- Lopez BC, Hamlyn PJ, Zakrzewska JM. Systematic review of ablative neurosurgical techniques for the treatment of trigeminal neuralgia. Neurosurgery 2004; 54:973-82.
- Кукушкин М.Л. Патофизиологические механизмы болевых синдромов. Боль 2003;1:5–12.
- Gallagher RM. Neuropathic pain: the global challenge. Pain Med 2004;5(Suppl 1):1-2.
- Coplan PM, Schmader K, Nikas A, et al. Development of a measure of the burden of pain due to herpes zoster and postherpetic neuralgia for prevention trials: adaptation of the brief pain inventory. J Pain 2004;5:344-56.
- Lossignol D. Neuropathic pain treatment. Rev Med Brux 2017;38(4):241-6.
- Fehrenbacher JC, Taylor CP, Vasko MR. Pregabalin and gabapentin reduce release of substance P and CGRP from rat spinal tissues only after inflammation or activation of protein kinase C. Pain 2003;105(1-2):133-41.
- Живолупов С.А., Самарцев И.Н. Особенности болевого синдрома при травматических невропатия. Материалы VIII Всероссийской научно-практической конф. “Актуальные вопросы клиники, диагностики и лечения больных в многопрофильном лечебном учреждении”. Вестник Российской Военно-медицинской академии 2007;17(1):380.
- Dworkin RH, Backonja M, Rowbotham MC, et al. Advances in neuropathic pain. Arch Neurol 2003;60:1524-34.
- Melzack R, Wall PD. Pain mechanisms: a new theory. Science 1965;150(3699): 971-9.
- Melzack R. From the gate to the neuromatrix. Pain 1999;6:121-6.
- Foley KM. Opioids and chronic neuropathic pain. N Engl J Med 2003;348:127981.
- Gilron I, Bailey JM, Tu D, et al. Morphine, gabapentin, or their combination for neuropathic pain. N Engl J Med 2005;352:1324-34.
- Gargallo CJ, Sostres C, Lanas A. Prevention and treatment of NSAID gastropathy. Curr Treat Options Gastroenterol 2014;12(4):398-413.
- Wallace JL. NSAID gastropathy and enteropathy: distinct pathogenesis likely necessitates distinct prevention strategies. Br J Pharmacol 2012;165(1):67-74.
- Grosser T, Theken KN, Fitzgerald GA. Cyclooxygenase inhibition: pain, inflammation, and the cardiovascular system. Clin Pharmacol Ther 2017;102(4):611-22.
- Насонова В.А. Ацеклофенак (аэртал) в ревматологической практике. Терапевтический архив 2005;5:87–90.
- Legrand E. Aceclofenac in the management of inflammatory pain. Exp Opion Pharmacother 2004;5(6):1347-57.
- Saraf S. Aceclofenac: a potent nonsteroidal anti-inflammatory drug in latest reviews. Latest Rev 2006;4(3):119-24.
- Lossignol D. Neuropathic pain treatment. Rev Med Brux 2017;38(4):241-6.
- Reginster J, Paul I, Henrotin Y. What is the role of aceclofenac in the therapeutic arsenal against chronic osteoarthritis pathologies? Rev Med Liege 2001;56(7): 484-8.
- Blot L, Marcelis A, Devogelaer J, Manicourt D. Effects of diclofenac, aceclofenac and meloxicam on the metabolism of proteoglycans and hyaluronan in osteoarthritic human cartilage. Br J Pharmacol 2000;131(7):1413-21.
- Dingle J. The effects of NSAID on the matrix of human articular cartilages. Z Rheum 1999;58(3):125-9.
- Castellsague J, Riera-Guardia N, Calingaert B, et al. Individual NSAIDs and upper gastrointestinal complications: a systematic review and meta-analysis of observational studies (the SOS project). Drug Saf 2012;35(12):1127–46.
- Lanas A, Garsia-Rodriguez L, Arroyo M, et al. Risk of upper gastrointestinal ulcer bleeding associated with selective COX-2 inhibitors, traditional non-steroidal nonaspirin NSAID, aspirin, and combinations. Gut 2006;55(12):1731-8.
- Laporte J, Ibanez L, Vidal X, et al. Upper gastrointestinal bleeding associated with the use of NSAIDs: newer versus older agents. Drug Saf 2004;27:411-20.
- Marsicano LJ, Ocampo ME. Hepatic tolerance of aceclofenac. GEN 1994; 48(4):250-5.
- Helin-Salmivaara A, Virtanen A, Veslainen R, et al. NSAID use and the risk of hospitalization for first myocardial infarction in the general population: a national case-control study from Finland. Eur Heart J 2006;27:1657-63.
- Wesche D, et al. A pharmacokinetic comparison of pregabalin and gabapentin. J Pain 2005;6(3):29.
- Finnerup NB, Otto M, McQuay HJ, et al. Algorithm for neuropathic pain treatment: An evidence based proposal. Pain 2005;118:289-305.
- Feher M, Juvancz P, Szontagh M. Use of Mydocalm in the rehabilitation of hemiparetic patients. Blan Rehab Gyogyfurdougy 1985;6:201.
- Galos G. Several years observations with Mydocalm muscle relaxant in locomotor disease patients. Тher Hung (Hung Med J) 1992;40(2):69-71.
- Porkolab E. Dose reduction possibilities of non-steroidal antiphlogistics in locomotor patients by Mydocalm. Magyar Belorv (Arch Suppl) 1992;45(3):138-41.
